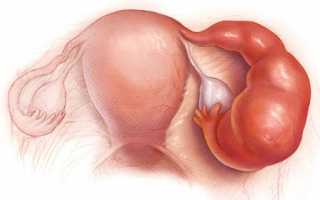
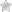Терапия при тубоовариальном образовании – поэтапная. Лечение проводится только в стационарных условиях с назначением обезболивающих, противовоспалительных, седативных средств. Для вскрытия очагов инфекции и удаления гнойного содержимого, подвергшихся абсцессу, назначается лапароскопия путем введения в полость матки антибиотиков, или антисептических препаратов.
При конгломерации полости матки с кишечными петлями по показаниям УЗИ проводится пункция путем введения иглы в задний свод влагалища и взятия кусочка ткани именно в месте скопления гнойного содержимого. В завершение процесса вновь вводятся антибиотики для очищения полости во избежание рецидивов болезни в дальнейшем.

Данная санация малого таза позволяет сохранить детородные и менструальные функции и это шанс для женщин забеременеть, желающих иметь детей в будущем.
При наличии симптомов воспаления репродуктивных органов пациентку следует госпитализировать. Далее методика лечения зависит от результатов обследования. Если общее состояние стабильно и размер тубоовариального образования не превышает 90 мм, рекомендована консервативная терапия абсцесса.
При больших воспалениях, неэффективности лечения в течение 48 часов от начала показано оперативное вмешательство по дренированию тубоовариального острого абсцесса.
НПВС и антибиотики
При гнойных процессах любой локализации показана массированная антибиотикотерапия. На начальном этапе необходимо назначение препаратов широкого спектра действия. Лекарственные средства при тяжелом течении тубоовариальной болезни вводятся капельно. Способ позволяет доставить активные вещества в очаг абсцесса, снизить проявления интоксикации. При нормальном состоянии пациентки показаны внутримышечные или внутривенные инъекции.
Самочувствие женщины оценивают через 48 часов. По результатам бакпосева и при неэффективности лечения препарат из аптеки заменяют на средство другой фармакологической группы или комбинацией нескольких медикаментов.
Антибиотики от тубоовариального гнойного абсцесса с доказанной эффективностью:
- синтетические пенициллины,
- линкозамины,
- цефалоспорины 3 и 4 поколения,
- макролиды,
- фторхинолоны,
- аминогликозиды.
Дозировку, способ введения препарата для лечения абсцесса определяет врач исходя из состояния пациентки. Курс антибиотикотерапии при тубоовариальном образовании – минимум 7 дней.
Препараты группы НПВС – диклофенак, мелоксикам – купируют воспаление, оказывают обезболивающее действие. На начальных этапах показано инъекционное введения препарата. При стабилизации состояния применяют ректальные суппозитории.
Хирургическое вмешательство
В течение 48–72 часов пациентка находится под динамическим наблюдением. При неэффективности антибиотикотерапии, повышении температуры и нарастающем лейкоцитозе показаны оперативные мероприятия.
Способы хирургического лечения тубоовариального гнойника:
- Лапароскопия применяется при незначительных размерах абсцесса, длительности воспалительного процесса не более 3 недель, при единичном образовании и отсутствии спаек. Прокол проводится через брюшную стенку или влагалище. Очаг дренируется, промывается антисептиками. Процедура выполняется под общим наркозом.
- Удаление придатков показано при множественном поражении, тубоовариальном хроническом абсцессе.
- Экстирпация матки, ее придатков – при тяжелом течении заболевания, появлении свищевых ходов, заражении крови, перитоните. Оперативное вмешательство проводится под общим наркозом.
После дренирования гнойника выполняется массированная антибиотикотерапия. Показаны препараты группы НПВС, антибиотики, пробиотики, витамины.
Диагностика
Дифференцируют патологию с тазовым абсцессом, аппендикулярным инфильтратом, острым холециститом и пиелонефритом, осложнениями овариальных образований, кишечной непроходимостью. После тщательного сбора анамнеза и жалоб врач проводит гинекологический осмотр, в процессе которого выявляет болезненность и наличие опухолевидного образования без четких контуров в области придатков с пораженной стороны. Двустороннее нагноение маточных труб затрудняет пальпацию матки вследствие заполнения всей полости малого таза раздутыми от гноя яйцеводами. Пальпация влагалищных сводов позволяет выявить очаги флюктуации в малом тазу, нависание заднего свода влагалища. При смещении шейки матки отмечается резкая болезненность.
Диагноз подтверждается проведением кульдоцентеза (пункция малого таза через задний свод) – в шприце обнаруживается гнойное содержимое.
Из лабораторных исследований назначаются:
- Общие анализы крови и мочи. В периферической крови выявляются лейкоцитоз со сдвигом влево, ускорение СОЭ. В моче возможны бактериурия, лейкоцитурия, цилиндрурия.
- Мазки на микрофлору влагалища, цервикального канала, уретры. Позволяют выявить патологическую микрофлору.
- Бак. посев влагалищного отделяемого, секрета малого таза, полученного при кульдоцентезе.
- Коагулограмма. Отмечаются изменения свертывания крови (усиление).
- Биохимия крови. Повышение СРБ, изменения уровня общего белка, креатинина, глюкозы, билирубина и прочих показателей.
Инструментальные методы исследования:
- УЗИ органов малого таза. УЗ-признаки пиосальпинкса: расширенная маточная труба в виде веретена, контуры ее ровные, стенки значительно утолщены, содержимое неоднородное. УЗ-признаки аднекстумора: неправильная овоидная форма образования с множеством камер, размеры абсцесса составляют 5 – 17 см. Утолщение стенок яйцевода до 5 мм с признаками воспаления, выраженный спаечный процесс в малом тазу, яичник отдельно не визуализируется.
- КТ, МРТ малого таза. Томографические признаки тубоовариального абсцесса: наличие овоидного образования неправильной формы, тесно контактирующего с маткой, что вызывает ее смещение. Контуры образования смазанные, структура его неоднородна, в конгломерате определяются полости. Капсула абсцесса утолщенная или истонченная.
- Лапароскопия. Позволяет определить характер течения процесса, его распространенность, выпот в малом тазу, наличие спаек.
Перфорация гнойных образований придатков требует консультации уролога (при формировании трубно-пузырного свища), проктолога (при возникновении трубно-прямокишечного хода), хирурга для проведения дифференциальной диагностики с острыми хирургическими заболеваниями.
По показаниям назначается выполнение ЭКГ, рентгенографии легких, ректороманоскопии, урографии, цистоскопии.
Вопрос-ответ
Каким образом происходит диагностика тубоовариального абсцесса?
Диагностика тубоовариального абсцесса включает в себя проведение физического обследования, а также проведение лабораторных и инструментальных исследований. Врач может назначить общий анализ крови и мочи, а также обследование на наличие воспалительных маркеров. Также может быть проведена ультразвуковая диагностика или компьютерная томография для визуализации абсцесса и оценки его размеров и распространения.
Каковы основные симптомы тубоовариального абсцесса?
Основными симптомами тубоовариального абсцесса являются боль внизу живота и влагалища, повышение температуры тела, нарушение менструального цикла, болезненные месячные, болезненный половой акт, обильные выделения с неприятным запахом, общая слабость и ухудшение самочувствия. Однако симптомы могут быть различными и зависят от индивидуальных особенностей пациента.
Каковы причины возникновения тубоовариального абсцесса?
Тубоовариальный абсцесс обычно развивается в результате распространения инфекции из матки в яичники и трубы, которое может быть вызвано такими факторами, как воспалительные заболевания органов малого таза (например, эндометриоз, сальпингит), инфекции передающимся половым путем (например, хламидиоз, гонорея), процедуры, связанные с вмешательством в органы малого таза (например, аборт, кесарево сечение) и другие.
Каковы возможные осложнения при тубоовариальном абсцессе?
При тубоовариальном абсцессе могут возникнуть различные осложнения, такие как перитонит, образование гнойничковых полостей, повреждение органов малого таза, включая яичники и трубы, инфекции крови и другие. В случае несвоевременного обращения за медицинской помощью и недостаточного лечения, абсцесс может привести к хроническому воспалению и бесплодию.
Что такое тубоовариальный абсцесс?
Тубоовариальный абсцесс — это осложнение воспалительного процесса женских половых органов, при котором формируется гнойное скопление в маточных трубах и яичниках. Это серьезное заболевание, требующее немедленного лечения.
Как происходит диагностика тубоовариального абсцесса?
Диагностика тубоовариального абсцесса включает в себя различные методы исследования. Врач может назначить ультразвуковое исследование (УЗИ), компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), лабораторные анализы крови и мочи. Основной целью диагностики является определение наличия абсцесса, его размеров и распространенности.
Какие симптомы сопутствуют тубоовариальному абсцессу?
У женщин с тубоовариальным абсцессом могут возникнуть различные симптомы. Это может быть острая боль внизу живота, повышение температуры тела, нарушение менструального цикла, болезненные и частые мочеиспускания, а также болезненные половые контакты. Болезнь может также протекать бессимптомно.
Лечение и прогноз

При установлении наличия тубоовариальной опухоли в первую очередь пациентке требуется покой и постельный режим на протяжении 2-3 дней. С целью купирования болезненных ощущений рекомендовано использовать средства группы НПВС в виде ректальных свечей. Эффективны такие препараты как «Вольтарен», «Диклофенак», «Амелотекс», «Кетонал», «Мелоксикам», «Оки», «Наклофен».
Зачастую женщину госпитализируют в гинекологическое отделение. Лечение проводится в зависимости от степени развития патологического процесса и может проводиться при помощи медикаментов или хирургического вмешательства. Показаниями к медикаментозной терапии являются:
- Стабильные показатели пульса и АД.
- Детородный возраст.
- Размер абсцесса не более 9 сантиметров.
- Положительные результаты антибактериальной терапии.
Пациентке назначают курс антибиотиков. Рекомендовано внутривенное введение. Самыми эффективными антибактериальными препаратами при наличии тубоовариальной опухоли являются «Цефокситин» и «Доксициклин».
Дренирование абсцесса проводится в случаях, когда отсутствуют положительные результаты антибактериальной терапии на протяжении 48-72 часов. Процедура относится к малоинвазивным операциям и выполняется только в том случае, когда состояние женщины стабильно. Специалист осуществляет прокол через брюшную стенку, прямую кишку или влагалища в зависимости от расположения опухоли. Затем содержимое образования отсасывается, а место его расположения тщательно промывается с помощью антибактериальных растворов.
Оперативное вмешательство при установлении заболевания заключается в удалении гнойных масс, дренирования брюшной полости. Также проводится промывание при помощи растворов с антибактериальным действием.
Операция выполняется различными способами, такими как лапароскопия. Путем прокола абсцесса под контролем ультразвукового исследования или чрезкожно. При проведении процедуры удаление матки не проводится. Специалист аккуратно удаляет образование и обрабатывает место его расположение с помощью антимикробных растворов.
Удаление опухоли вместе с маткой проводится в тяжелых случаях. Показаниями к проведению процедуры являются:
- Разлитой перитонит.
- Сепсис.
- Множественные свищи, поражение.
- Двухсторонний тубоовариальный процесс.
- Эндометрит.
- Миома матки.
После оперативного вмешательства назначается антибактериальная терапия. Выбор антибиотика зависит от типа патогенных микроорганизмов. Также пациентке показано введение специальных растворов для дезинтоксикации. Назначаются препараты для нормализации работы печени.
Женщине следует находиться под присмотром врачей от 5 до 14 суток. После выписки также следует соблюдать все рекомендации специалиста и принимать назначенные препараты.
Продолжительность приема антибиотиков составляет 2 недели. В период лечения необходимо использовать при половом акта барьерные контрацептивы или полностью отказаться от близости. После выздоровления следует пройти профилактический осмотр.
Если лечение было начато своевременно, зачастую удается сохранить нормальную функцию матки и яичников. У 90-70% женщин сохраняется способность к последующему деторождению. В остальных случаях необходимо удаление матки.
Осложнения и последствия

Отсутствие терапии при наличии тубоовариальной опухоли становится причиной серьезных осложнений и последствий. К ним относятся:
- Перитонит.
- Бесплодие.
- Параметрит.
- Формирование тазового абсцесса.
- Пельвиоперитонит.
Тубоовариальный абсцесс также может привести к перфорации гнойного очага, при котором в брюшную полость будет выходить содержимое. Таким образом инфекция затронет соседние органы и ткани.
Тубоовариальная опухоль считается опасным состоянием для организма, которое приводит к различным осложнениям. При появлении симптомов заболевания следует незамедлительно обратиться к специалисту. Своевременное лечение снизит вероятность проведения оперативного вмешательства, развития опасных последствий и поможет сохранить возможность испытать радость материнства.
Лечение

При поступлении в больницу женщины с разрывом гнойной составляющей тубоовариального абсцесса операция проводится незамедлительно. Вмешательство предполагает прокалывание брюшной полости. Консервативная терапия требует обязательного приема антибактериальных препаратов. Лекарства могут быть назначены и после проведения операции.
Медикаментозная терапия
В 75% клинических случаев тубоовариальный абсцесс можно излечить медикаментозно.
В качестве медикаментозной терапии предусмотрен прием:
- Антибиотиков;
- Противовоспалительных нестероидных препаратов.
Антибиотики назначаются из разряда полусинтетических тетрациклинов, цефалоспоринов, пенициллинов, линкозамидов. Противовоспалительные средства кроме снятия воспаления обладают анальгезирующим действием.
Дополнительно при медикаментозной терапии могут использоваться витаминные комплексы, препараты для укрепления иммунитета, диуретики, седативы.
Хирургическое вмешательство
Если по истечении 3-х суток интенсивного медикаментозного курса у пациентки не отмечается улучшения состояния, а симптоматическое проявление тубоовариального абсцесса нарастает, то требуется операция.
Выбор ее проведения зависит от нескольких факторов:
- Степени тяжести болезни;
- Динамики воспаления;
- Локальной площадьи гнойного поражения;
- Возраста пациентки.
При легкой степени поражения выполняется прокол брюшной полости, прямой кишки или влагалища. Через отверстие с применением медикаментов выполняется вымывание гноя и обработка поверхности антибиотиками.
При тяжелом течении болезни производится удаление тубоовариального очага воспаления, а пораженные придатки иссекаются. При хронической форме болезни производится полное удаление матки и маточных труб. Также показателем к такой радикальной операции является выявление большого числа свищей, гнойников и сепсис.
Методы диагностики образования
Признаки заболевания дают картину острого живота. Диагностика проводится методом исключения патологических процессов.
Обследование пациентки с тубоовариальным видом абсцесса включает:
- Визуальный осмотр гинекологом – бимануальная диагностика затруднена из-за болевого синдрома. Он усиливается при попытках изменить положение шейки матки, стенок влагалища. Локализация – справа или слева внизу живота. Наблюдается выделение гнойных масс из половых органов. В редких случаях удается прощупать объемное уплотнение.
- УЗИ с использованием трансвагинального датчика – выявляется новообразование размерами до 20 см в диаметре. Определяется наличие инфильтрата. Очаг тубоовариального гнойного абсцесса располагается вне фаллопиевой трубы. Яичник рассмотреть невозможно.
- КТ или МРТ определяет образование неправильной и нечеткой формы. Стенка капсулы может быть утолщена или истончена.
- Лабораторные исследования – анализ крови, мочи, мазок отделяемого из влагалища. Выявляется смещение лейкоцитарной формулы крови влево, лейкоцитоз, увеличение РОЭ.
Во время дифференциальной диагностики тубоовариального типа абсцесса следует исключить:
- беременность, в том числе внематочную,
- почечную колику,
- кисту с перекрутом ножки,
- аппендицит,
- перитонит,
- заболевания кишечника и органов билиарной системы.
При подозрении тубоовариального гнойного абсцесса обязательны консультации врачей смежных специальностей – хирурга, уролога, онколога, анестезиолога.
Причины
Формирование объемного гнойно-воспалительного образования в области придатков матки зачастую становится возможным при сочетании нескольких факторов и является осложнением уже существующих гинекологических заболеваний. Первичные абсцессы тубоовариальной области наблюдаются крайне редко. По мнению специалистов в сфере гинекологии, для возникновения заболевания обычно требуется сочетание двух или трех условий:
- Наличие агрессивной ассоциативной флоры. В посеве из очага абсцесса обычно присутствует несколько микроорганизмов. У 25-50% пациенток определяются гонококки, у 25-30% — трихомонады, у 25-60% аэробно-анаэробные ассоциации гарднерелл, бактероидов, пептострептококков, стрептококков, энтеробактерий, мобилункусов, других условно-патогенных инфекционных агентов.
- Спайки в малом тазу. Нагноение придатков чаще выявляют у пациенток с длительно текущими хроническими оофоритами, сальпингитами, аднекситами, наружным генитальным эндометриозом, осложненными спаечным процессом. Наличие межорганных синехий упрощает и ускоряет формирование пиогенной мембраны, которая ограничивает снаружи тубоовариальное образование.
- Ослабление иммунитета. Активизация микрофлоры обычно происходит при снижении защитных сил организма. Причинами иммуносупрессии становятся обострение генитальной и экстрагенитальной патологии, тяжелые простудные заболевания, стрессы, физические нагрузки, длительный прием кортикостероидов, производных ацетилсалициловой кислоты, цитостатиков и др.
Риск развития абсцесса в тубоовариальной области повышен у пациенток, часто меняющих сексуальных партнеров, перенесших бактериальный вагиноз или заболевания, передающиеся половым путем. Вероятность возникновения патологии возрастает после выполнения внутриматочных манипуляций (абортов, раздельных диагностических выскабливаний, установки спирали, экстракорпорального оплодотворения, гистеросальпингографии, удаления полипов эндометрия и др.).
Симптомы и основные этапы развития заболевания
Существует перечень определенных симптомов, которые проявляются у женщин при тубоовариальном образовании. Рассмотрим их более подробно:
- Лихорадка, повышение температуры тела
- Тянущие боли в поясничном отделе
- Кровотечения из маточных путей
- Учащенное мочеиспускание
- Боли в нижней части живота и сбоку
- Общая слабость и недомогание, ломота в мышцах и суставах
- Потеря аппетита, бессонница
- Расстройство стула, тошнота, рвота
- Бледные кожные покровы
- Сухой, обложенный белым налетом, язык
Данные симптомы говорят об имеющемся воспалительном процессе в организме. Чтобы выявить наличие тубоовариального образования, необходимо обратиться к врачу.
При тубоовариальном образовании в период развития заболевания всегда имеется несколько этапов:
- Интоксикация
- Болезненность
- Инфекция
- Почечные расстройства
- Гемодинамические расстройства
- Воспаление смежных органов
- Метаболические нарушения
Интоксикация
Интоксикация начинается с общей слабости, утомляемости, лихорадки. Пациент чувствует озноб, температура тела повышается. Затем с развитием воспалительного процесса добавляются головные боли, тяжесть в голове, тошнота, учащенный жидкий стул, возможна рвота. В особо тяжелых случаях проявляется затуманенность сознания, бред, вплоть до коматозного состояния. Также состояние осложняется нарушениями в работе сердца, появляется тахикардия, сильная одышка.
Болезненность
Отмечается различный характер болей при тубоовариальных образованиях. На первом этапе боль локализуется в нижней части живота, затем разрастается в бок.
При перитоническом процессе боль распространяется на весь живот. Болезненность постепенно или резко нарастает, ухудшается и общее состояние пациента.
Брюшина болезненна, также смещение шейки матки при гинекологическом осмотре вызывает резкую боль.
Боль носит пульсирующий характер, при этом остается повышенная температура тела, лихорадка, диарея. Опухоль на УЗИ не имеет четко выраженных очертаний.
Нет эффекта от противовоспалительной и антибактериальной терапии. Все это является показателями для проведения экстренного оперативного вмешательства.
Инфекция
Инфекционный синдром является обязательным при наличии тубоовариального образования у женщины. Он проявляется лихорадкой, нарастанием температуры тела от субфебрилитета до 38 градусов и выше. Чем более выражена лихорадка, тем сильнее проявляется учащенное сердцебиение. СОЭ обязательно повышается, появляется лейкоцитоз, количество лимфоцитов уменьшается.
Почечные нарушения
Проявляется у больных дизурическими явлениями, которые связаны с давлением опухоли на мочевой пузырь. Появляется белок в моче, лейкоцитурия, эритроцитурия.
Воспаление смежных органов
Воспаление распространяется на рядом расположенные органы. Тазовая брюшина раздражена, ткани и органы сращиваются между собой. В результате может возникнуть вторичное поражение аппендикса и развиться аппендицит. Воспаляются прямая и толстая кишки (сигмоидит), мочевой пузырь (пиелоцистит), развивается параметрит, острая почечная недостаточность.
Происходит нарастание симптомов интоксикации, образуется кишечная непроходимость. Увеличение воспалительной опухоли может привести к перфорации гноя в брюшину или смежные органы, образованию множественных свищей.
Метаболические нарушения
Тубоовариальные образования приводят к нарушению метаболических процессов в организме. Нарушается белковый обмен, электролитный баланс. Проявляются они сердечной и дыхательной недостаточностью, моторика желудочно-кишечного тракта снижается.
При появлении данных симптомов необходимо незамедлительно обратиться за медицинской помощью, поскольку необходимо выявить тяжесть заболевания. Возможно, потребуется экстренное хирургическое вмешательство.
Причины
Точная причина образования овариальных кист неизвестна. Предполагается, что в возникновении новообразований яичника играют роль гормональные нарушения и воспалительные процессы. Также существует гипотеза непрерывной овуляции, которая подтверждается частыми развитием кист в одном оставшемся после операции яичнике. К предрасполагающим факторам относятся:
- раннее начало менструаций;
- поздняя менопауза (после 55 лет);
- проблемы с зачатием;
- бесплодие;
- вредные привычки, особенно курение (ухудшают кровоток во всех органах, в том числе и в яичниках);
- генетическая предрасположенность;
- операции на внутренних половых органах (гистерэктомия, аднексэктомия);
- высококалорийная диета (избыток жирных насыщенных кислот: сало, маргарин, сливочное масло);
- длительные стрессы (ведут к гормональному сбою);
- нерегулярность менструального цикла;
- эндокринная патология (болезни щитовидной железы, ожирение, хотя точных данных не получено);
- прием тамоксифена при раке молочной железы;
- гиперстимуляция яичников (прием кломифена);
- аборты, включая самопроизвольные.
Также подстегнуть процесс формирования кисты могут естественные гормональные изменения, происходящие в организме: беременность и послеродовый период.
После родов образование овариальной кисты могут спровоцировать:
- осложненные роды,
- прерванная лактация,
- неверно подобранная контрацепция.
Прием дюфастона в больших дозах предупреждает разрыв главного фолликула и выход из него яйцеклетки, стимулирует его атрезию и образование фолликулярной кисты яичника. Нередко сочетаются миома матки и киста яичника, что обусловлено гормональным дисбалансом. При развитии овариальной кисты после удаления миомы следует искать другую причину ее образования.
 НПВС и антибиотики
НПВС и антибиотики