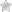Методы лечения

Если патологические изменения в железе вызваны хроническим панкреатитом, протекающим в скрытой форме, то пациентам будет назначено дополнительное обследование.
После подтверждения диагноза специалисты разработают для больного индивидуальную схему медикаментозной терапии, направленную на устранение неприятных симптомов:
- нарушенных процессов дефекации;
- болезненных ощущений;
- расстройства пищеварения.
Если диффузные изменения в поджелудочной вызваны диабетом, специалист назначит ряд медикаментов, направленных на снижение уровня сахара в крови и поддержание его на нормальном уровне. Диабетикам также необходимо соблюдать специальную диету, исключающую жирную и жареную пищу, а также отказаться от алкоголя. Они должны регулярно сдавать кровь на анализ и посещать врача для планового осмотра.
 Повышенная эхогенность в печени является патологией, при которой здоровые клетки замещаются жировыми. Эта проблема может возникать не только у взрослых, но и у детей в возрасте от 10 до 14 лет. Причинами патологических изменений в органе могут быть:
Повышенная эхогенность в печени является патологией, при которой здоровые клетки замещаются жировыми. Эта проблема может возникать не только у взрослых, но и у детей в возрасте от 10 до 14 лет. Причинами патологических изменений в органе могут быть:
- Хронический гепатит. Ультразвуковое исследование показывает умеренно повышенную ультразвуковую проводимость и увеличение размеров печени.
- Цирроз. При развитии этого заболевания здоровые клетки печени замещаются соединительной тканью. При аппаратном обследовании можно обнаружить неоднородную структуру органа и повышенную эхогенность.
- Жировой гепатоз. Эта патология развивается при злоупотреблении алкоголем, эндокринных нарушениях и нарушении обменных процессов. Пациенты с этим диагнозом имеют ожирение, диабет и хронические воспалительные заболевания.
При развитии диффузных изменений в печени могут наблюдаться следующие симптомы:
- болезненные ощущения в правом подреберье;
- периодическая тошнота;
- возможна рвота;
- при пальпации печени можно ощутить увеличенный орган с деформированными контурами;
- кожа приобретает желтушный оттенок;
- снижается иммунитет;
- уровень сахара и липидов в крови повышается;
- наблюдается набор лишнего веса без видимых причин;
- нарушаются пищеварительные процессы;
- возникают проблемы с сердечно-сосудистой системой и другие.
Для диагностики диффузных изменений в структуре печени пациентам проводится ультразвуковое обследование.
 Если ультразвуковое исследование выявляет повышенную эхогенность, это может указывать на следующие деструктивные процессы:
Если ультразвуковое исследование выявляет повышенную эхогенность, это может указывать на следующие деструктивные процессы:
- Гематома. Она возникает при механическом воздействии на печень, которая не достаточно эластична, поэтому даже незначительный удар может вызвать ее разрыв и кровотечение.
- Абсцесс. Это образование имеет ровные контуры и чаще всего возникает из-за поражения органа гельминтами.
- Опухоль. При ультразвуковом обследовании она выглядит как отдельный участок с повышенной эхогенностью.

Понятие эхогенности
Что обозначает такое понятие «эхогенность поджелудочной железы», о котором толкуют врачи после проведения исследований? Понятие повышенный или пониженный эхогенный фактор, широко применяется при описании состояния поджелудочной железы, после проведения ультразвукового обследования органа. Эхогенность поджелудочной железы, говорит о физической способности пищеварительного органа, отражать ультразвуковые сигналы, посланные аппаратом для УЗИ.
Существует целый ряд стандартных обозначений и таблиц, по данным которых каждый орган в организме человека, при отсутствии патологий, отражает сигнал только в индивидуальной для него форме. Поэтому изменение в данных полученных сигналов отражения, говорит о возникновении серьезной проблемы с железой, что служит своего рода предупреждением. Так все же, что это такое повышенный или пониженный эхогенный фактор и как он определяется аппаратурой УЗИ?
При проведении диагностики организма с помощью УЗИ, отражение сигнала от внутренних органов происходит по принципу возврата частоты и силы импульса с аппарата на орган и обратно. Получая эхообразный возврат импульса, на мониторе отображается рисунок, по которому врач определяет повышенный или пониженный сигнал и состояние поджелудочной, а также возможные новообразования. А также с помощью полученный данных определяются возникшие уплотнения, что дает возможность выявить очаги патологии на определенных участках и причину возникновения. Что видно на мониторе аппарата УЗИ при диагностировании пациента?
Сигнал, отображающийся на экране аппарата УЗИ, представляет собой серую шкалу, которая имеет свои оттенки. Оттенок полученный от проведения диагностирования, говорит, повышенный или пониженный сигнал возврата импульса ультразвука. По этому факту определяют возможную патологию поджелудочного органа или его состояние. Существуют и посторонние факторы, влияющие на точность получения сигнала возврата:
- мобильный телефон;
- имплантат в сердце человека;
- электротехнические средства и предметы, и многое другое.
Полученные сигналы, преображаются в серую шкалу на мониторе исследовательского аппарата и имеют разный оттенок, в зависимости от состояния органа поджелудочной. При повышенном возврате эхогенности железы, на табло появляется светлое место, а при гиперэхогенности – белое пятно. Случается что аппарат покажет и слабую эхогенность органа, в таком случае появляется на мониторе – участок светлого серо образного пятна. При первом описанном варианте, что это значит, когда повышена эхогенность возврата сигнала от поджелудочной железы?
Повышенная эхогенность поджелудочной железы
Повышенная эхогенность поджелудочной железы может быть признаком различных заболеваний этого органа. Эхогенность поджелудочной железы означает, насколько яркий сигнал отражается от этого органа при ультразвуковом исследовании. Повышенная эхогенность поджелудочной железы может быть следствием образования камней в протоках железы, склерозирующего панкреатита или диффузных изменений в тканях.
Одной из основных причин повышенной эхогенности поджелудочной железы является образование камней в ее протоках. Это может происходить из-за нарушения обмена веществ, образования полипов или наличия других патологических процессов. Камни, находящиеся в протоках поджелудочной железы, могут вызывать нарушение ее функций, что приводит к различным симптомам и осложнениям.
Склерозирующий панкреатит – это хроническое воспалительное заболевание поджелудочной железы, при котором происходит проникновение в ткани органа фиброзного материала. В результате поджелудочная железа утрачивает свою нормальную структуру, что приводит к повышенной эхогенности при ультразвуковом исследовании. Склерозирующий панкреатит может привести к нарушению работы поджелудочной железы и развитию сопутствующих заболеваний.
Повышенная эхогенность поджелудочной железы также может быть следствием диффузных изменений в тканях органа. При этом происходит замена нормальной ткани поджелудочной железы на жировую ткань или фиброзный материал. Это может быть связано с различными заболеваниями, такими как цирроз печени, сахарный диабет или хронический панкреатит. Диффузные изменения в тканях поджелудочной железы сопровождаются нарушением ее функций и возможными осложнениями.
Гиперэхогенность органа
Железо может стать более отражающим на фоне прогрессирования заболеваний, которые имеют воспалительную или инфекционную природу.
К таким заболеваниям можно отнести:
- менингит;
- грипп;
- пневмонию.
Для устранения патологических изменений в железе пациентам необходимо пройти курс медикаментозной терапии, направленный на устранение основной причины.
Также им придется придерживаться следующих рекомендаций:
- Изменить рацион, исключив из него всю вредную пищу.
- Изменить образ жизни, став более активными.
Также отмечается, что более отражающая способность в поджелудочной железе может быть обнаружена при изменении рациона, в период обострения хронических заболеваний или после недавнего плотного приема пищи.
Причины повышенной эхогенности
Повышенная эхогенность может быть связана с различными патологическими процессами в организме. Вот некоторые причины повышенной эхогенности:
- Наличие уплотнений или опухолей. Ткани с кистозным или жировым содержимым обычно имеют низкую эхогенность, в то время как опухоли и уплотнения могут вызывать повышенную эхогенность.
- Воспалительные процессы. При воспалении органа или ткани может наблюдаться отек, скопление жидкости или образование рубцовой ткани, что повышает их эхогенность.
- Камни. Наличие камней в органах, таких как почки или желчный пузырь, может приводить к повышенной эхогенности, так как они могут отражать ультразвуковые волны более сильно, чем окружающие ткани.
- Наличие внутренних кровотечений. В случае кровотечения образуется скопление крови, которое может повысить эхогенность органа или ткани.
Важно отметить, что повышенная эхогенность может быть признаком разных патологий, поэтому важно провести детальное обследование и консультацию специалиста, чтобы установить точную причину возникновения
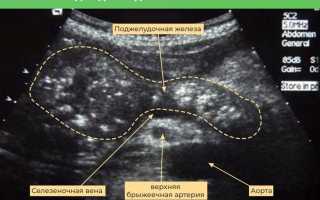
Патология поджелудочной железы на УЗИ
Изменения поджелудочной железы на УЗИ
- Контуры становятся нечеткими и неровными (могут быть прерывистыми, неровными, бугристыми, расплывчатыми);
- Уменьшается или увеличивается размер всей поджелудочной железы или ее отдельных частей (тела, хвоста, головки);
- Изменение эхогенности в сторону ее снижения (гипоэхогенности относительно левой доли печени);
- Потеря гомогенности эхоструктуры;
- Изменения со стороны протоков (расширение Вирсунгова протока более 2 мм, утолщение стенок протоков, появление вторичных протоков на УЗИ из-за их расширения и увеличения размеров);
- Ненормальное состояние прилежащих к поджелудочной железе участков желудка, двенадцатиперстной кишки, желчных протоков, желчного пузыря, печени, тощей кишки и сосудов селезенки.
Диффузные и очаговые изменения на УЗИ (расшифровка УЗИ поджелудочной железы)
| Гипоэхогенные диффузные изменения поджелудочной железы (снижение эхогенности на УЗИ) | Гиперэхогенные диффузные изменения поджелудочной железы (повышение эхогенности на УЗИ) | Уменьшенный размер поджелудочной железы на фоне диффузных изменений на УЗИ | Увеличенный размер поджелудочной железы на фоне диффузных изменений на УЗИ |
| Острый панкреатит | Липоматоз | Возрастные изменения | Острый панкреатит |
| Ранняя стадия хронического панкреатита | Фиброз поджелудочной железы | Атрофия поджелудочной железы | Кольцевидная поджелудочная железа |
| Хронический панкреатит | Опухоли или кисты |
| Анэхогенные очаговые изменения в поджелудочной железе | Изоэхогенные и гипоэхогенные очаговые изменения в поджелудочной железе | Гиперэхогенные очаговые изменения в поджелудочной железе |
| Панкреатит только головки или хвоста железы | Удвоение поджелудочной железы | Камни и кальцинаты протоков железы |
| Кисты (врожденные, паразитарные) | Очаговый панкреатит | Гемангиома |
| Кистозная (доброкачественная) опухоль | Карцинома поджелудочной железы | Белковая пробка или инородное тело |
| Нейроэндокринная опухоль | Очаговый хронический панкреатит | |
| Метастазы | Псевдокисты, заполненные детритом или камнями | |
| Лимфаденопатия | Кальцинаты сосудов |
Что означает повышенная эхогенность
Нестандартное повышение силы отдачи волн свидетельствует об уплотнении паренхимы и сокращении в ней количества жидкости. Диффузная гиперэхогенность, причинами возникновения которой являются внешние факторы, не считается патологией. Чаще всего она проявляется в жаркое время года, после употребления горячей и обильной пищи, в период простудных заболеваний.
На острый панкреатит указывает ряд параметров:
- Общее увеличение размеров органа.
- Присутствие крупных эхогенных участков.
- Неоднородность структуры.
- Превышение показателя ширины протока железы.
- Размытость границ.
Более тяжелая форма болезни предполагает изменение плотности и контуров соседних органов. Возможно образование псевдокист.
При постановке диагноза хронического панкреатита наблюдается следующая картина:
- Незначительно повышается эхогенность.
- Увеличивается ширина протока более чем на 2 мм.
- Растут размеры самой железы.
- Неясный контур.
- Неоднородная структура.
- Присутствует жидкость в сальниковой сумке позади желудка.
Заболевание может сопровождаться образованием камней. На картинке они отображаются в виде пятен с эхогенным следом. Прогрессирующую болезнь легко заметить благодаря значительному несоответствию соотношений размеров железы к вирсунгову протоку. Последний сильно раздут в ширине.
Такие параметры, как повышение эхогенности и размытость контура, дают основания предположить, что здоровые клетки в органе сменили жировые, что бывает при липоматозе. Гиперэхогенность наряду с уменьшением поджелудочной железы указывают на развитие фиброза. Рост соединительной ткани и замещение ею нормальных клеток сопровождается появлением рубцов.
Для точной постановки диагноза больному одного метода УЗИ недостаточно. Пациента отправляют на вспомогательные процедуры: магнитно-резонансную или компьютерную томографию, лапароскопию или биопсию.
Какие изменения происходят в поджелудочной
Как уже отмечалось, разного рода отклонения на УЗИ свидетельствуют о том, что в железе происходят патологические процессы. При диффузных изменениях орган может увеличиваться или уменьшаться.
Ткани могут уплотняться, их структура становиться неоднородной. Часто контуры панкреаса становятся нечеткими. Расшифровка результатов диагностики детально описывает все подобные явления.
Вот что происходит в железе при наличии тех или иных патологий:
- При остром панкреатите в протоке повышается давление. Ткани органа разрушаются, и организм отравляется. Такие процессы сигнализируют о себе ужаснейшей болью.
- На первых стадиях хронического панкреатита железа отечна. Далее происходит ее уменьшение и склеротизация.
- При фиброзе некоторые участки органа замещаются соединительной тканью.
- Замещение участков органа жировой тканью — необратимый процесс. При массивном процессе паренхима ПЖ сдавливается.
- При панкреатите или диабете ультразвук показывает разные признаки изменения паренхимы, отмечаются гиперэхогенные участки в ней.
- Структурные изменения затрагивают паренхиму, так как она состоит из множества желез.
- Возможно образование кист и опухолей.
- Реактивные изменения свидетельствуют о наличии у пациента проблем с печенью, желчным пузырем.
- Наконец, по причине отмирания клеток УЗИ показывает жировую дистрофию.

Что нужно знать о повышенной эхогенности
Повышенная эхогенность ПЖ не всегда является отклонением, и этот факт нужно обязательно учитывать при выдаче заключения обследования на руки.
Не стоит паниковать, если чрезмерная эхогенность носит диффузный характер: зачастую причины данного явления кроются в воздействии внешних обстоятельств, и к патологии это не имеет ровно никакого отношения. К примеру, простудные и вирусные заболевания, жара, переедание или длительный голод могут в значительной степени повлиять на эхогенность.
Однако в том случае, если этот показатель определяется локально, речь идёт о наличии какого-либо патологического процесса, протекающего в железе. При остром панкреатите наблюдается неоднородность структуры, размытость границ, увеличение параметров органа, наличие крупных эхогенных зон, а также увеличение показателя ширины протока. Хроническая форма заболевания даёт следующую картину: эхогенность повышается в незначительной степени, отмечается неоднородная структура и наличие жидкостного скопления в сальниковой сумке, контур неясный, а размер самой поджелудочной также превышает норму.
При наличии камней на мониторе ультразвукового аппарата можно обнаружить пятна с эхогенным следом, при этом отмечается существенное несоответственное соотношения параметров органа к Вирсунгову протоку, поскольку тот чрезмерно увеличен в ширине.
Размытость контура при гиперэхогенности является свидетельством того, что в поджелудочной активно развивается липоматоз, при котором происходит замещение здоровых клеток жировыми. А вот для такой патологии, как фиброз, характерно не только повышение эхогенного показателя, но и уменьшение ПЖ. Этот процесс сопровождается разрастанием соединительной ткани, которая заменяет нормальные клетки, образуя рубцовые формирования.
Зачастую результата одного лишь УЗИ недостаточно для постановки точного диагноза, поэтому не стоит ограничиваться только этими сведениями, при обнаружении гиперэхогенности рекомендуется дальнейшее проведение КТ или МРТ.
Виды диффузных изменений
Диффузные изменения паренхимы поджелудочной железы
Сахарный диабет один из факторов ведущих к диффузным преобразованиям паренхимы.
Внутренние органы человека делятся на полые и паренхиматозные. Для примера, печень, селезенка и поджелудочная — это паренхиматозные органы, а желудок, желчный и мочевой пузырь — полые. Паренхимой называется железистая ткань поджелудочной, которая вырабатывает ферменты и гормоны.
Наличие ДИ паренхимы железы показывает, что в органе отсутствуют камни, опухоли и кисты, и предстоит определить причину подобных изменений. Самыми распространенными факторами, ведущими к диффузным преобразованиям паренхимы, являются:
- панкреатит в хронической или обостренной форме
- сахарный диабет.
При проведении УЗИ нередко отмечается возросшая эхогенность паренхимы, возникающая на фоне воспалительного процесса с возникновением фиброза — огрубения соединительной ткани, в результате которого возрастает ее плотность. Данная аномалия возникает вследствие дисбаланса в обмене веществ. Липоматоз, или замещение паренхимы на жировые ткани также приводит к повышению эхогенности.
Диффузные изменения структуры поджелудочной железы
Повышенная эхогенность может свидетельствовать о липоматозе поджелудочной железы.
Нормальной считается однородная мелкозернистая структура поджелудочной. Повышенная зернистость тоже является одним из вариантов нормы. Сочетание зернистости с уплотнением стенок желчного пузыря и печеночных протоков свидетельствует о воспалительных процессах и дистрофических изменениях, происходящих в железе и вызванных неправильным питанием.
В идеале поджелудочная железа должна иметь однородную мелкозернистую структуру, напоминающую эхоструктуру печени. По мере взросления человека эхогенность может повышаться. Но повышенная эхогенность может свидетельствовать о липоматозе, что характерно для диабетиков.
Реактивные ДИПЖ
Под реактивными изменениями поджелудочной подразумеваются ее вторичные изменения, то есть реакция железы на ту или иную патологию в органах пищеварения, с которыми железа тесно связана. Чаще ДИ железы происходят под влиянием заболеваний печени, или проблем с желчевыводящими путями, поскольку именно с данными органами поджелудочная взаимодействует особенно тесно. На УЗИ реактивные ДИ похожи на острый панкреатит, поскольку могут возникать, как следствие именно вторичного панкреатита.
Фиброзные ДИПЖ
Нарушение обмена веществ порождает фиброзные ДИ.
Под фиброзными ДИ подразумевается растекающееся по клеткам ткани рубцевание соединительной ткани в железе. Данный процесс порождают следующие причины:
- нарушение обмена веществ
- регулярное алкогольное отравление
- воспалительные процессы
- вирусное поражение.
Последний фактор касается не только поджелудочной, но и всей гепатобилиарной системы. На УЗИ фиброзным изменениям характерна повышенная эхогенность и плотность тканей. Диффузнофиброзные изменения могут свидетельствовать о наличии доброкачественной опухоли железистой ткани — фиброме, которая при значительных размерах сдавливает поджелудочную, может причинять боль.
Если фиброма локализована в головке поджелудочной, то пережатый желчной проток создает симптом желтухи. Сжатие опухолью двенадцатиперстной кишки приводит тошноте, рвоте и другим симптомам, схожим с кишечной непроходимостью.
Дистрофические ДИПЖ
Диффузная дистрофия поджелудочной железы — это диффузное замещение здоровых клеток железистой ткани жировыми, которые не способны выполнять основную функцию поджелудочной железы, что и приводит к гипофункции железы. Пока липодистрофия поджелудочной занимает незначительную площадь поджелудочной железы, применяется консервативное медикаментозное лечение и с диетой. При поражении более половины органа, когда работа железы нарушается, прибегают к хирургическому вмешательству.
ДИ хвоста поджелудочной железы
Данный секреторный орган условно делится на три элемента: головку, тело и хвост грушевидной формы, прилегающий к селезенке. Его нормальная ширина 2-3см. Здесь начинается выводной проток, имеющий примерную длину 15 см, и проходящий через всю железу. Причиной ДИ хвоста нередко становится закупорка печеночной вены, и на эти изменения указывают уплотнение или расширение данной части органа.
На долю диффузных изменений хвоста приходится четверть всех патологий поджелудочной железы. При незначительных поражениях хвоста лечение консервативное. При более глубоких поражениях применяется хирургическое вмешательство – хвост удаляют, а кровеносные сосуды перекрывают.
Лечение повышенной эхогенности
При обнаружении повышенной эхогенности на медицинском обследовании необходимо обратиться к врачу и провести дополнительные исследования для определения причины данного состояния. Лечение повышенной эхогенности зависит от основного заболевания, вызывающего такие изменения.
В некоторых случаях, с повышенной эхогенностью мягких тканей, лечение может быть направлено на устранение воспаления или инфекции. Назначение противовоспалительных препаратов и антибиотиков может помочь снизить уровень эхогенности и устранить симптомы заболевания.
Если повышенная эхогенность связана с образованиями или опухолями, то может потребоваться хирургическое вмешательство. Хирургическое удаление опухоли или образования может устранить повышенную эхогенность и предотвратить дальнейшее развитие заболевания.
В случае обнаружения повышенной эхогенности в органах внутреннего дыхания, может потребоваться специфическое лечение для устранения основного заболевания. Например, в случае диагностики повышенной эхогенности в легких при бронхиальной астме, пациенту могут быть назначены специальные препараты для снятия воспаления и улучшения дыхательной функции.
Кроме того, важно придерживаться рекомендаций врача по изменению образа жизни и принятию мер для предотвращения повышенной эхогенности. Это может включать отказ от курения, здоровое питание, регулярные физические упражнения и правильное применение прописанных лекарственных препаратов.
В случае постоянного повышения эхогенности и отсутствия эффективности консервативного лечения, может потребоваться долгосрочное наблюдение и регулярные медицинские обследования для контроля состояния и изменений. В таких случаях врач может рекомендовать паллиативное лечение для облегчения симптомов и поддержания качества жизни пациента.
Профилактические меры для предотвращения повышенной эхогенности:
- Вести здоровый образ жизни: отказаться от курения, следить за питанием и весом, контролировать алкогольное потребление.
- Регулярно проходить профилактические обследования и обращаться к врачу при первых необычных симптомах.
- Правильно использовать лекарственные препараты и следовать указаниям врача.
- Соблюдать правила безопасности при занятии опасными видами деятельности, чтобы предотвратить возможные травмы и повреждения.
Повышенная эхогенность может быть признаком различных заболеваний и состояний, и лечение должно быть направлено на их устранение. При обнаружении такого изменения необходимо своевременно обратиться к врачу, чтобы получить точный диагноз и назначить эффективное лечение.