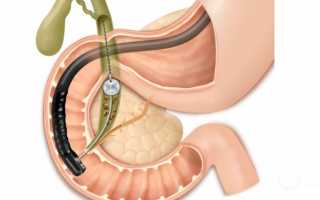
ЭРХПГ позволяет выявить заболевания поджелудочной железы и желчных протоков на ранних стадиях. Благодаря этой процедуре можно обнаружить изменения, происходящие в области желчного пузыря.
Подобное исследование имеет ряд преимуществ перед другими процедурами:
- высокий уровень достоверности;
- информативность;
- ряд лечебных вмешательств, которые можно выполнить во время этого метода.
Подготовка
Перед началом проведения подобной диагностики врач-гастроэнтеролог отправляет пациента на дневной стационар. Перед непосредственным исследованием больному назначается успокоительный укол, а также вводится местная анестезия в область глотки.
Процедура должна проводиться строго на голодный желудок и при полном расслаблении двенадцатиперстной кишки. Если релаксация не произошла, то врач-гастроэнтеролог назначает препараты, угнетающие моторную функцию кишки.
Процедура ЭРХПГ
После того как в глотку ввелся специальный прибор, врач аккуратно проводит его через пищевод, желудок и двенадцатиперстную кишку. Прибор должен достигнуть места, где соединены между собой желчный проток и проток поджелудочной железы. В этом месте образована ампула большого дуоденального сосочка, а в его устье находится просвет двенадцатиперстной кишки.

После того как прибор оказывается в начале этого органа, гастроэнтеролог производит следующие манипуляции:
- В поджелудочную железу и желчные протоки вводится специальное рентгеноконтрастное вещество.
- Рентгеновская аппаратура позволяет получить изображение протоковой системы.
- Если в области просмотра обнаруживаются камни, сразу же будет произведена эндоскопическая операция, благодаря чему будут восстановлена проходимость и уничтожены образования.
ЭРХПГ может проводиться только в условиях стационара, чтобы врач-гастроэнтеролог мог наблюдать за состоянием пациента.
Реабилитационный период
После ЭРХПГ пациент должен находиться на дневном стационаре в течение срока, указанного лечащим врачом. Такое заключение составляется на основании общего состояния организма больного и результатов, полученных после проведения диагностики. Как правило, состояние должно стать стабильным в течение суток. Избавиться от неприятных ощущений в области горла помогут леденцы от кашля.
Показания и противопоказания
Данная диагностика проводится в случае следующих показаний:
- острое воспаление панкреатических протоков;
- хронический панкреатит;
- механическая желтуха;
- подозрение на опухоль в поджелудочной или желчном пузыре или на желчнокаменную болезнь;
- сужение протоков пузыря;
- выявление показаний к эндоскопической папиллосфинктеротомии.
Противопоказания
Противопоказано проведение процедуры при таких заболеваниях:
- острый панкреатит;
- рак поджелудочной железы;
- стеноз большого дуоденального сосочка;
- тяжелая патология органов;
- вирусный гепатит в острой форме;
- кисты, осложненные кровотечением.
В некоторых состояниях пациента проведение метода является допустимым, но нежелательным:
- беременность;
- заболевания сердечно-сосудистой системы;
- прием антикоагулянтов;
- сахарный диабет.
Осложнения
Специалисты утверждают, что подобная диагностика является абсолютно безопасной. Тем не менее в редких случаях могут возникнуть следующие осложнения:
- перфорация кишечника;
- кровотечение;
- кишечная инфекция.
Некоторые симптомы говорят о том, что во время проведения процедуры были допущены ошибки. Среди таких осложнений можно выделить:
- тошнота;
- озноб;
- рвота;
- боли в области груди или живота.
Магнитно-резонансная холангиопанкреатография
МРХПГ – это особый вид магнитно-резонансной томографии, позволяющий получать качественные изображения желчного пузыря и протоковой системы без контрастирования и проникновения внутрь желудочно-кишечного тракта.
Бесконтрастная визуализация позволяет получить достаточно информации об анатомических особенностях и патологических изменениях в поджелудочной железе, печени, протоках.
Методика основана на использовании радиоволн и энергии магнитного поля. Специалист получает точное и детальное изображение в разных проекциях.
Качество визуализации не уступает рентгеновским снимкам.
Во время обследования можно выявить патологии, которые скрыты костными образованиями и поэтому невидимы при других методах диагностики.
Магнитно резонансная холангиопанкреатография дает возможность сократить применение инвазивных методов диагностики, следовательно, облегчить неприятный процесс для пациента и снизить риск осложнений.
Но метод имеет некоторые недостатки: не выявляет камни менее 2 мм, не дает полной информации о степени сужения протока.
МРХПГ не рекомендовано при грудном вскармливании, тяжелых заболеваниях почек. Методика противопоказана при наличии металлических протезов, кардиостимулятора, внутрисосудистых стентов.
Техника выполнения МРХПГ отличается от эндоскопической ретроградной холангиопанкреатографии.
Специально готовиться к исследованию не нужно. Процедура не обременительна для пациента, длится 10 — 15 минут. Выполняется натощак. Для улучшения детализации нужно выпить стакан воды.
В некоторых случаях обследуемому внутривенно вводят контрастное вещество, не содержащее йода.
Самое неприятное во время МРХПГ — это лежать не двигаясь. Сразу после обследования можно возвращаться к привычному образу жизни.
Магнитно-резонансная холангиопанкреатография не дает осложнений. Контрастное вещество на основе гадолиния аллергические реакции вызывает в редких случаях. Процедура не оказывает негативного воздействия на организм. При необходимости её можно проводить неоднократно.
Методика проведения ЭРХПГ
Одним из направлений успешного проведения процедуры является релаксация 12-перстной кишки. Это достигается за счет вводимых препаратов перед исследованием или в процессе процедуры. Возможно применение седативных препаратов накануне исследования.
Для уменьшения боли проводится и местная анестезия с использованием аэрозоля с лидокаином или подобными средствами.
Проводится ревизия кишки и пробное введение контрастного вещества. Затем осуществляется контрастирование потоковых систем и изготовление рентгенографических снимков с обязательным отслеживанием эвакуации контрастного вещества. По мере продвижения эндоскопа подается воздух для расширения кишечника.
Контрастное вещество вводится через эндоскоп у места выхода желчи и протоков. Контраст позволяет сделать каналы видимыми для рентгеновского излучения.
После проведенной процедуры пациент еще 1-2 часа находится под присмотром медиков. За это время практически полностью уйти чувство дискомфорта и боли. В течение последующих суток не рекомендуется садиться за руль или управлять сложными механизмами.
Неудачи и осложнения эндоскопической ретроградной панкреатохолангиографии
К неудачам ЭРПХГ относятся безуспешные попытки канюляции БСД и контрастирования соответствующей протоковой системы, частота которых достигает 16-22%. Их причинами являются анатомические особенности двенадцатиперстной кишки и БСД (9%), невозможность выведения БСД в удобное положение (3,5%), плохая подготовка больных (4,5%) и другие.
Хорошая подготовка и накопление опыта эндоскопической ретроградной панкреатохолангиографии имеют решающее значение в эффективности ЭРПХГ и повышении количества селективных исследований. Значение и популярность любого метода обследования определяются не только его диагностической эффективностью, но и безопасностью. При выполнении ЭРПХГ чаще встречаются три вида реакций и осложнений: панкреатит, холангит, травма.
Острый панкреатит является результатом паренхимографии, гиперосмолярного воздействия рентгеноконтрастных веществ на поджелудочную железу и активации панкреатических ферментов.
Гнойные осложнения (холангит, нагноение кист) возникают, как правило, при наличии обструкции протоковых систем (стенозы и опухоли БСД, кисты поджелудочной железы).
При проведении ЭРПХГ могут наблюдаться и другие общие и местные осложнения, которые не носят специфического характера и появляются при обычных эндоскопических исследованиях: многообразные реакции на введение лекарственных препаратов при подготовке и проведении исследований, аспирационные пневмонии, острый паротит, конъюнктивит.
Обладая высокой диагностической ценностью, ЭРПХГ имеет осложнения с частотой 0,6-2,6%, а смертность достигает 0,1-0,2%.
Для профилактики осложнений ЭРПХГ необходимо проводить комплекс разнообразных мероприятий.
— тщательно обрабатывать инструменты,
— соблюдать технические принципы исследования:
а) использовать невысокие (до 30%) концентрации растворов рентгеноконтрастных веществ;
б) осуществлять их дозированное введение;
в) производить аспирацию контрастных веществ после исследования;
г) прекращать исследование при появлении у больных ощущения дискомфорта в эпигастральной области;
д) использовать совместное введение рентгеноконтрастных препаратов с антиферментами;
— избегать паренхимографии,
— после ЭРПХГ проводить лечебно-профилактические мероприятия, направленные на снятие спазма сфинктеров БСД и улучшение оттока из протоковых систем;
— стремиться к сокращению сроков между проведением эндоскопической ретроградной панкреатохолангиографии и хирургическими вмешательствами
Несмотря на указанные недостатки, ЭРПХГ есть одним из самых информативных методов исследования поджелудочной железы и желчевыводящей системы и должна широко использоваться в клинической практике.
Противопоказания для проведения ЭРХПГ
Проведение ЭРХПГ противопоказано при следующих заболеваниях:
- аллергия на используемый контраст или его непереносимость,
- имеющиеся заболевания ПЖ, желчевыводящих путей или гепатит в активной (острой) фазе на момент планируемого обследования,
- стриктура пищевода,
- деформация луковицы ДПК,
- дивертикул или стеноз большого сосочка ДПК,
- кисты ПЖ.
Помимо этого, процедура запрещена:
- при беременности на любом сроке,
- при бронхиальной астме и другой тяжелой патологии органов дыхания,
- при заболеваниях сердечно-сосудистой системы (пороки, декомпенсированная сердечная недостаточность, инфаркт миокарда в анамнезе).
Техника эндоскопической ретроградной панкреатохолангиографии
Операция ЭРПХГ включает ревизию кишки и выведение БСД в удобную позицию- канюляцию и пробное введение раствора контрастного вещества- контрастирование протоковых систем (в т ч. селективное), проведение рентгеноскопии и рентгенографии (запись на магнитофон), контроль (обязательно!) за характером эвакуации контрастного вещества.
Выведение БСД в удобное положение для канюляции осуществляется не на введении эндоскопа (на его рисках появляются отметки 90-100 см), а на выведении (риски 60-70 см): отдаленный сосок приближается к эндоскопу и должен занять позицию вверху от него и в непосредственной близости.
Оценка БСД и характера его устья – важная задача для проведения ЭРПХГ и диагностики. Успех канюляции ампулы БСД и селективного контрастирования протоковых систем определяется, кроме условий, указанных выше, строением ампулы, опытом исследователя, наличием и характером морфологических изменений БСД (стеноз, аденома). Канюляцию ампулы БСД надо выполнять только при расположении ее во фронтальной плоскости, когда устье обозревается снизу вверх. В таком положении направление общего желчного протока и введение катетера должны быть снизу вверх и левее под углом 90°, а панкреатического протока – снизу вверх и прямо под углом 45°. Вводимый в ампулу БСД катетер должен быть предварительно заполнен контрастным веществом, что исключает диагностические ошибки. Если канюляция БСД не удается, можно попробовать ввести контраст при расположении катетера в устье БСД. Но эта методика опасна подслизистым нагнетанием раствора и развитием панкреатита. При расположении катетера в ампуле БСД могут контрастироваться оба протока, а при глубоком введении (10-20 мм) его – одна протоковая система. Если канюлю ввели на 10-20 мм, а изображения нет – значит она упирается в стенку протока. Холангиография может не удаваться при недостаточной глубине стояния катетера и низкой обструкции протоковой системы.
Для предупреждения осложнений и диагностических ошибок при проведении ЭРПХГ необходимо варьировать концентрацией рентгеноконтрастных препаратов и в начале исследования использовать разведенные до 20-30% растворы После ориентировки в правильности технического выполнения методики, заполнения соответствующей протоковой системы, оценки изменений в ней и выполнения рентгеновских снимков можно прибегать к высоким концентрациям препаратов и тугому заполнению протоковых систем В связи с необходимостью использования различных концентраций рентгеноконтрастных веществ их надо либо готовить заранее, либо иметь под рукой разбавители (дистиллированную воду, 0,25% раствор новокаина). Количество контрастного вещества, необходимого для хорошего заполнения протоков и получения качественных рентгенограмм, определяется видом исследуемой протоковой системы (желчная, панкреатическая), характером анатомических изменений (расширение, сужение) и потерей контрастного вещества (например, вследствие эвакуации его через анастомозы и свищи) и другими причинами Для проведения холангиографии бывает достаточно 30-40 мл, а при панкреатографии – 5-10 мл контрастного вещества.
Контрастирование главного панкреатического протока (ГПП) и его ветвей необходимо проводить только под строгим зрительным контролем. При увеличении объема (больше 5-10 мл) вводимого контрастного вещества заполняются ацинусы и получается паренхимограмма, опасная развитием острого панкреатита Выведение контрастного вещества из ГПП и его ветвей происходит в течение 40-60 секунд Для профилактики неблагоприятных реакций со стороны поджелудочной железы контрастное вещество необходимо аспирировать. Выведение контрастного вещества из желчных протоков медленное, что позволяет делать рентгенограммы в различных позициях, выбираемых врачом визуально.
Частота удачных канюляций ампулы БСД колеблется в пределах 95-98%, диагностическая эффективность ЭРПХГ высока, если контрастируются обе или обязательно та система, в которой локализуется патологический процесс. Частота контрастирования желчных протоков 65-86%, панкреатических протоков – 80,9-98%, обеих – 35-46%.
Как подготовиться к процедуре
Анализы и обследования перед процедурой
- общий анализ мочи и крови;
- биохимический анализ крови;
- анализ крови на венерические заболевания;
- ЭКГ;
- УЗИ;
- для пациентов старше 55 лет – измерение глазного давления.
В день исследования
Методика проведения ЭРХПГ подразумевает манипуляции с ЖКТ, поэтому в течение 10-ти часов перед процедурой нужно голодать.
За 2 часа до начала процедуры нужно назначить пациенту Омепразол и Сандостатин внутривенно.
Обследование и психологическая подготовка
Премедикация: атропин, промедол, реланиум, лидокаин. Пациента нужно морально подготовить к процедуре: объяснить ему, что именно будет происходить и сколько это продлится. Обязательно сказать про анестезию и про то, что в худшем случае он почувствует дискомфорт.
Совет обследуемому: не волнуйтесь. Со стороны процедура может выглядеть угрожающе, но по факту ничего страшного в ней нет.
Рекомендуемые действия после процедуры
После эндоскопической ретроградной холангиопанкреатографии нельзя есть 12 часов.
Анализы, которые берут у пациентов:
- общий анализ крови;
- общий анализ мочи;
- биохимия крови.
Назначают следующие препараты:
- Омепразол;
- НПВС;
- спазмолитики;
- средства для улучшения пищеварения;
- ферменты.
Из больницы пациента выписывают на 5-й день, при хороших анализах врач может выписать и раньше (но не ранее 3-го дня).
Как подготовиться к процедуре
Обследование и психологическая подготовка
При назначении ЭРХПГ врач разъясняет пациенту суть процедуры и получает от него письменное информированное согласие на проведение исследования. Для исключения всех возможных противопоказаний больной госпитализируется и проходит всестороннее обследование:
- клинические и биохимические анализы крови и мочи;
- рентгенография грудной клетки;
- ЭКГ;
- УЗИ органов брюшной полости;
- проба на переносимость рентгенконтрастного препарата и местного анестетика.
При необходимости врач может расширить план обследования.
Немаловажное значение для правильной подготовки пациента имеет его психологическая готовность к процедуре. Врач обязательно должен объяснить больному диагностическую ценность этого обследования, ознакомить его с принципами выполнения и обезболивания процедуры.
При присутствии выраженного волнения пациенту назначается прием седативных препаратов за несколько дней до исследования.
Больной обязательно должен сообщить врачу обо всех принимаемых им медикаментах и аллергических реакциях к лекарственным средствам. При необходимости доктор может порекомендовать отказаться от приема некоторых лекарств или скорректировать их дозу.
За день до процедуры
- Накануне перед процедурой ЭРХПГ прием ужина должен состояться до 18.00-19.00. Он не должен быть плотным и тяжелым.
- Перед сном проводится очистительная клизма.
- Пациент принимает перед сном успокоительное средство.
В день исследования
- Утром в день проведения ЭРХПГ пациент не должен пить воду и принимать пищу.
- Больному вводят успокоительное средство внутримышечно.
- За 30 минут до процедуры пациенту внутримышечно вводят необходимые препараты (премедикацию): Атропин, Метацин и Но-шпа (или Платифиллин), Промедол, Димедрол. Они применяются для уменьшения слюноотделения, обезболивания и расслабления двенадцатиперстной кишки. Если эти средства не поспособствовали прекращению перистальтики кишечника, то проводится введение Бензогексония или Бускопана.
- Для подготовки ротоглотки к введению эндоскопа применяются местные анестетики (Лидокаин, Дикаин) в виде аэрозоля. Раствор этих препаратов может приниматься небольшими глотками внутрь.
Возможные осложнения
Панкреатит
Одним из наиболее частых осложнений ЭРХПГ является панкреатит. По данным статистики он развивается у 1,3-5,4 % пациентов и может провоцироваться целым рядом факторов, сопровождающих такое исследование.
Способствовать развитию панкреатита после ЭРХПГ может наличие этого заболевания в анамнезе больного, длительная и сложная канюляция фатерова сосочка, проведение сфинктеротомии, необходимость повторного введения контраста в протоки и др.
Кровотечение
В более редких случаях ЭРХПГ осложняется клинически значимым кровотечением. Частота такого нежелательного последствия исследования составляет 0,76-1,13 %.
Кровотечение чаще появляется после выполнения дополнительных хирургических манипуляций. Предрасполагающими факторами к его возникновению могут становиться патологии свертывающей системы крови и маленькие размеры устья большого дуоденального сосочка.
Перфорация двенадцатиперстной кишки
При неправильном проведении ЭРХПГ может возникать перфорация двенадцатиперстной кишки катетером, преампулярная или дуоденальная (отдаленная от фатерова сосочка) перфорация. Такие последствия процедуры наблюдаются крайне редко – в 0,57-1 % случаев.
Первый и второй вариант данного осложнения может устраняться активной аспирацией дуоденального содержимого и назначением антибиотиков широкого спектра действия. При отдаленной от фатерова сосочка перфорации для устранения последствий в большинстве случаев требуется проведение операции.
ЭРХПГ является высокоинформативным видом обследования гепатопанкреатодуоденальной системы и позволяет не только получать достоверные данные о состоянии желчевыводящих и панкреатических протоков, но и проводить некоторые хирургические манипуляции для лечения заболевания. Эта процедура всегда назначается по строгому регламенту, подразумевающему определение четких показаний к выполнению исследования, противопоказаний и организацию правильной подготовки пациента. ЭРХПГ редко приводит к осложнениям, так как данная процедура выполняется высококвалифицированными врачами и осуществляется под контролем рентгентелевизионной системы.
Показания к эндоскопической ретроградной панкреатохолангиографии
Длительный опыт клинического применения ЭРПХГ показал ее высокую информативность при заболеваниях панкреатобилиарной системы и широкий круг показаний:
– желтуха;
– клинико-лабораторные и инструментальные указания на заболевания органов этой системы;
– подозрение на повреждения протоков при хирургических и эндоскопических операциях;
– изучение рентгеноанатомии протоковых систем перед операциями.
ЭРПХГ является эффективным методом неотложного обследования больных с острым холециститом и панкреатитом (при котором ранее она считалась противопоказанной), что объясняется широкими лечебными возможностями чреспапиллярных операций.
Подготовка к процедуре: что делать накануне и в день исследования
ЭРХПГ относится к сложным инвазивным манипуляциям, поэтому важно, чтобы во время процедуры желудок был пустым. Последний прием пищи должен состояться не позднее 19 часов вечера накануне обследования. Для ужина отлично подойдут продукты, которые не перегружают желудок, не вызывают повышенное газообразование, а также процессы брожения и гниения
Это может быть молочная каша, суп-пюре, запеканка из овощей с куриным мясом или мясом индейки. За 18-20 часов до исследования необходимо отказаться от свинины и других видов мяса, так как они тяжело усваиваются и перевариваются не менее 6-8 часов
Для ужина отлично подойдут продукты, которые не перегружают желудок, не вызывают повышенное газообразование, а также процессы брожения и гниения. Это может быть молочная каша, суп-пюре, запеканка из овощей с куриным мясом или мясом индейки. За 18-20 часов до исследования необходимо отказаться от свинины и других видов мяса, так как они тяжело усваиваются и перевариваются не менее 6-8 часов.
Исключить из рациона также следует следующие виды продуктов и напитков:
- все виды капусты, зеленый горошек, репчатый лук, чеснок;
- фасоль, нут, чечевицу и другие бобовые культуры;
- алкогольные и напитки, в составе которых присутствует винный спирт или этанол;
- любые фрукты в сыром виде (исключение составляют бананы – их можно употреблять в виде запеканки или суфле);
- перловку, ячмень, рожь;
- кондитерские изделия (особенно торты и пирожные с добавлением маргарина или масляной прослойкой);
- сдобную выпечку и дрожжевой хлеб.
Примерно через 1,5-2 часа после ужина необходимо сделать очистительную клизму. Ее объем должен составлять около 2-3 л. Лучше не использовать слабительные препараты, так как они могут повлиять на результат диагностики. Для полного очищения кишечника подойдет вода комнатной температуры.
В день процедуры
С утра запрещается прием пищи и напитков, так как в случае кровотечения и необходимости введения общего наркоза желудок должен оставаться пустым – это необходимо для профилактики забрасывания содержимого желудка в дыхательные пути. Отсутствие пищи в желудке также снижает вероятность рвоты у пациентов с повышенной чувствительностью рецепторов. Дальнейшая подготовка включает медикаментозную коррекцию и выполняется по схеме, представленной в таблице.
Медикаментозная подготовка к ЭРХПГ в день процедуры
| Препараты | Изображение | Для чего нужны? |
|---|---|---|
| «Но-шпа» «Спазмонет» «Дротаверин» | Дротаверин | Расслабление гладкой мускулатуры кишечника, коррекция перистальтики |
| «Атропин» «Промедол» | Атропин | Седативный эффект |
| «Платифиллин» | Платифиллин | Уменьшение слюноотделения |
Техника эндоскопической ретроградной панкреатохолангиографии
Операция ЭРПХГ включает ревизию кишки и выведение БСД в удобную позицию; канюляцию и пробное введение раствора контрастного вещества; контрастирование протоковых систем (в т ч. селективное), проведение рентгеноскопии и рентгенографии (запись на магнитофон), контроль (обязательно!) за характером эвакуации контрастного вещества.
Выведение БСД в удобное положение для канюляции осуществляется не на введении эндоскопа (на его рисках появляются отметки 90-100 см), а на выведении (риски 60-70 см): отдаленный сосок приближается к эндоскопу и должен занять позицию вверху от него и в непосредственной близости.
Оценка БСД и характера его устья — важная задача для проведения ЭРПХГ и диагностики. Успех канюляции ампулы БСД и селективного контрастирования протоковых систем определяется, кроме условий, указанных выше, строением ампулы, опытом исследователя, наличием и характером морфологических изменений БСД (стеноз, аденома). Канюляцию ампулы БСД надо выполнять только при расположении ее во фронтальной плоскости, когда устье обозревается снизу вверх. В таком положении направление общего желчного протока и введение катетера должны быть снизу вверх и левее под углом 90°, а панкреатического протока — снизу вверх и прямо под углом 45°. Вводимый в ампулу БСД катетер должен быть предварительно заполнен контрастным веществом, что исключает диагностические ошибки. Если канюляция БСД не удается, можно попробовать ввести контраст при расположении катетера в устье БСД. Но эта методика опасна подслизистым нагнетанием раствора и развитием панкреатита. При расположении катетера в ампуле БСД могут контрастироваться оба протока, а при глубоком введении (10-20 мм) его — одна протоковая система. Если канюлю ввели на 10-20 мм, а изображения нет – значит она упирается в стенку протока. Холангиография может не удаваться при недостаточной глубине стояния катетера и низкой обструкции протоковой системы.
Для предупреждения осложнений и диагностических ошибок при проведении ЭРПХГ необходимо варьировать концентрацией рентгеноконтрастных препаратов и в начале исследования использовать разведенные до 20-30% растворы После ориентировки в правильности технического выполнения методики, заполнения соответствующей протоковой системы, оценки изменений в ней и выполнения рентгеновских снимков можно прибегать к высоким концентрациям препаратов и тугому заполнению протоковых систем В связи с необходимостью использования различных концентраций рентгеноконтрастных веществ их надо либо готовить заранее, либо иметь под рукой разбавители (дистиллированную воду, 0,25% раствор новокаина). Количество контрастного вещества, необходимого для хорошего заполнения протоков и получения качественных рентгенограмм, определяется видом исследуемой протоковой системы (желчная, панкреатическая), характером анатомических изменений (расширение, сужение) и потерей контрастного вещества (например, вследствие эвакуации его через анастомозы и свищи) и другими причинами Для проведения холангиографии бывает достаточно 30-40 мл, а при панкреатографии — 5-10 мл контрастного вещества.
Контрастирование главного панкреатического протока (ГПП) и его ветвей необходимо проводить только под строгим зрительным контролем. При увеличении объема (больше 5-10 мл) вводимого контрастного вещества заполняются ацинусы и получается паренхимограмма, опасная развитием острого панкреатита Выведение контрастного вещества из ГПП и его ветвей происходит в течение 40-60 секунд Для профилактики неблагоприятных реакций со стороны поджелудочной железы контрастное вещество необходимо аспирировать. Выведение контрастного вещества из желчных протоков медленное, что позволяет делать рентгенограммы в различных позициях, выбираемых врачом визуально.
Частота удачных канюляций ампулы БСД колеблется в пределах 95-98%, диагностическая эффективность ЭРПХГ высока, если контрастируются обе или обязательно та система, в которой локализуется патологический процесс. Частота контрастирования желчных протоков 65-86%, панкреатических протоков — 80,9-98%, обеих — 35-46%.