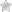Период заразности определяется приблизительно. Опасным для окружающих является сам больной. Вирус, попадая в его организм, внедряется в клетки слизистой дыхательных путей, там он проходит адаптацию и начинает активно размножаться. Инкубационный период у всех длится по-разному. У детей в возрасте от 3 до 6 лет он занимает 10-14 дней, у подростков старше 13 лет и у взрослых с момента попадания вируса в организм до появления первых симптомов может пройти 21 день.
Больной считается заразным за два дня после окончания инкубационного периода. В это время болезнь себя никак не проявляет, вирус только начинает мигрировать по организму, когда он попадет в кровь, появится недомогание, слабость, тошнота, головная боль, головокружение, поднимется температура тела до 38-39 градусов.
Весь продромальный период (развитие интоксикации), в течение этапа появления на теле пятнисто-папулезной сыпи, при завершении этого процесса, плюс еще пять дней — больной опасен для окружающих. Заразиться можно при тесном общении с ним. Вирус выделяется во внешнюю среду при чихании, громком разговоре, кашле. Передается он воздушно-капельным путем. Заразность высока, она составляет 100%. Это значит, что тот, кто ранее не болел ветрянкой, окажется в поле поражения вируса, заболеет ветряной оспой обязательно.

У переболевшего в крови появляются антитела к ветрянке. Они вырабатываются в течение всей последующей жизни. Объяснить, почему так происходит, несложно. Вирус после окончания болезни никуда не исчезает. Он проникает в корешки спинномозговых нервов и там «впадает в спячку». Постоянное присутствие клеточного паразита внутри организма обуславливает непрерывное продуцирование нужных антител.
Антитела класса IgG к вирусу Varicella-Zoster (Varicella-Zoster Virus IgG, anti-VZV IgG, антитела класса IgG к вирусу ветряной оспы и опоясывающего лишая)
Показатель гуморального иммунного ответа на инфекцию или вакцинацию.
Вирус Varicella-Zoster относится к семейству герпесвирусов – вирус человека типа 3. Первичная инфекция протекает в форме ветряной оспы (varicella, chickenpox). Как и другие герпесвирусы, может стать латентной инфекцией. При реактивации вируса возникает опоясывающий лишай (herpes zoster).
Ветряная оспа – высокозаразная инфекция, распространённая по всему миру. Более всего ей подвержены дети. Передаётся воздушным путем и при соприкосновении с элементами сыпи. Инкубационный период ветряной оспы длится около 14 сут. Размножаясь и попадая в кожу, вирус вызывает характерную везикулярную сыпь – на лице, туловище, волосистой части головы, затем по всему телу, сопровождающуюся сильным зудом. Гуморальный и клеточный (основной) иммунный ответ быстро подавляет инфекцию.
Заболевание протекает легко и проходит без лечения. Но при недостаточности клеточного иммунитета (лимфомы, лимфогранулематоз, реципиенты костного мозга и трансплантантов органов, СПИД) возникает угроза диссеминированной инфекции, угрожающей жизни. Заразный период при ветряной оспе начинается за двое суток до появления сыпи и продолжается до тех пор, пока все элементы сыпи покроются корочками (в норме обычно через 5 суток). Ветряная оспа у переболевшего человека повторно не возникает, но полностью вирус из организма не удаляется, оставаясь в латентном состоянии в ганглиях нервной системы.
Любые иммунодефицитные состояния (не только СПИД!) угрожают реактивацией вируса с развитием второй формы клинического проявления инфекции – опоясывающего лишая, часто с тяжелейшими постгерпетическими невралгиями. Это рецидивирующее заболевание. Вероятность его возникновения увеличивается с возрастом (чаще после 50 лет), что обусловлено снижением специфического иммунитета. Заболеваемость повышается в холодное время года. При ослаблении организма под влиянием каких-либо заболеваний, интоксикаций, приёма иммунодепрессантов, стресса, вирус реактивируется, размножается и распространяется по нервам в кожу, обычно поражая 1 или 2 соседних дерматома с одной стороны туловища.
Сначала появляются красные пятна, на месте которых возникают группы везикул. Появлению сыпи могут предшествовать боли и парестезии. Боли в грудной клетке, обусловленные острым невритом, иногда принимают за приступ стенокардии. Прогноз заболевания обычно благоприятный. Но при выраженном иммунодефиците опоясывающий лишай может протекать в тяжёлой форме и вызывать такие осложнения, как миокардит, пневмонию, гепатит, синдром Гийена – Барре, миелит, менингоэнцефалит, грануломатозный артериит.
Контакт с больными опоясывающим лишаем детей, не имеющих специфического иммунитета, может вызвать у них возникновение ветряной оспы. Беременные редко заболевают ветряной оспой. Но при заражении в первой половине беременности возможно внутриутробное поражение плода и возникновение пороков развития. При заболевании ветряной оспой непосредственно перед родами (за 4 дня и менее) возможно развитие тяжёлой формы ветряной оспы у новорожденного, поскольку трансплацентарных материнских антител у него нет. При заболевании ветряной оспой более чем за 4 суток до родов образовавшиеся и прошедшие через плаценту материнские антитела, хоть и не защищают ребёнка от инфекции, но предотвращают её тяжёлое течение. Опоясывающий лишай у матери не создает риска поражения плода.
Лабораторная диагностика. Диагноз ветряной оспы и опоясывающего лишая обычно ставят по клинической картине. При нетипичных случаях используют лабораторные методы подтверждения диагноза – серологические тесты. В ИНВИТРО № 256 и № 257 – определение специфических антител классов IgG и IgM. Специфические антитела к вирусу Varicella-Zoster появляются в течение 4 – 5 суток от начала сыпи при ветряной оспе. Сероконверсия (появление IgG антител в динамике наблюдения при их первоначальном отсутствии) подтверждает инфекцию Varicella-Zoster.
Антитела класса IgG после перенесённого заболевания обычно сохраняются пожизненно. Ветряная оспа повторно не возникает, но иммунитет не стерилен. Вирус сохраняется в организме в латентной форме, и присутствие IgG антител не гарантирует от реактивации инфекции в форме опоясывающего лишая. Это обусловлено снижением защитных систем организма. Поэтому определение IgG используют в комплексной оценке состояния иммунного статуса и восприимчивости к инфекции вирусом Varicella-Zoster. В крови новорожденных в первые месяцы после рождения могут присутствовать материнские IgG антитела, обладающие способностью проходить через плаценту.
С какой целью назначается анализ
Если в крови человека при проведении теста были обнаружены клетки, относящиеся к группе G, это указывает на инфицирование вирусом. Также они будут показаны в случае раннего проведения вакцинации против ветряной оспы. Рассмотрим, в каких же случаях врач назначает пройти анализ на ветрянку ребенку или взрослому человеку:
При необходимости уточнить диагноз. Например, у ребенка родители обнаружили сыпь неизвестного происхождения, опоясывающий лишай, подозревается вторичное инфицирование ветрянкой.
- Для определения, в какой стадии находится болезнь. Если недуг находится на начальной стадии, то в кровеносной системе уже на 4-7 сутки обнаруживаются вредоносные клетки, относящиеся к группе M. После полного излечения появляется белок G.
- Для выявления наличия защитной реакции от вируса. Анализ позволит определить, болел ли человек ветрянкой, если запись в медицинской карте отсутствует. Антитела образуются лишь у тех людей, кто уже переболел оспой.
- Для дачи согласия на прививание от ветрянки. Лекарство вводится тем, кто еще не был инфицирован болезнью.
- Женщина готовится стать матерью. Если у беременной не имеется иммунитета к оспе, необходимо пройти вакцинацию. При наличии у нее иммунитета будущий ребенок в утробе застрахован от этого заболевания.
Прививка на территории стран СНГ не является обязательной, но, тем не менее, анализ на антитела к ветрянке для подстраховки нужно сдавать. Лишним он точно не будет.
Врач проводит комплексное обследование пациентки для принятия своевременных мер, чтобы предупредить признаки вирусного недуга, а также не допустить осложнений в случае заболеваемости. Женщине следует остерегаться:
- Если она инфицировалась с 1-го по 3-й месяц беременности, то возникает огромный риск потери ребенка. Это самый опасный период заражения вирусом.
- Если женщина заболела ветрянкой после 3-го месяца беременности, то угроза для нее и ребенка не такая опасная.
- Самым опасным месяцем заражения ветрянкой считается 9-й месяц беременности.
Анализ на ветрянку
Узнать, болел ли ты в детстве ветрянкой, можно разными путями.
Первым делом нужно обратиться к родителям, они точно знают, есть или нет иммунитет к описываемой детской инфекции. Бывают случаи, когда этот путь не может быть достоверным. Это случается тогда, когда родителей или близких родственников старшего поколения уже нет в живых, когда ребенок переносит ветрянку в детстве в легкой форме. Тогда единичные пузырьки сыпи на теле могут приниматься за укусы насекомых.

Когда опрос родственников не позволяет выяснить правду, есть возможность изучить свою медицинскую карту. У многих она хранится дома, поэтому, полистав записи в ней, несложно будет узнать все о перенесенных в детстве инфекциях.
Если карта потерялась во время переездов, если она хранится в поликлинике и в регистратуре отказываются выдавать ее на руки, если плохой почерк врача не позволяет прочитать имеющиеся записи, остается одно – идти в поликлинику и сдавать на анализ кровь. Обследование, которое позволяет выяснить, есть ли иммунитет к ветрянке или его нет, называется ИФА (иммуноферметный анализ). Он часто используется при необходимости проведения дифференциальной диагностики, тогда, когда нужно выяснить, на какой стадии находится развивающаяся инфекция (пациент инфицирован сейчас либо уже переболел, либо никогда не сталкивался с возбудителем ветряной оспы).

Для того чтобы исключить возможность искажения результатов, необходимо правильно готовиться к проведению ИФА. Врачи рекомендуют сдавать кровь натощак, за две недели до этого при наличии фоновых хронических заболеваний прекратить прием противовирусных и антибактериальных препаратов.
У больного из вены берут кровь. Затем из нее удаляются все ферментные элементы, готовится сыворотка. Лаборант берет пластиковые планшеты, на которые нанесены конусообразные лунки. На их дне уже есть антигены вируса человеческого герпеса третьего типа. К ним добавляется полученная сыворотка. Их смешивание запускает ферментную реакцию, при которой особое красящее вещество вступает во взаимодействие с молекулой вируса. Применение микроскопа позволяет оценить оптическую плотность и сделать правильные выводы.

У иммуноферментного анализа крови есть свои преимущества и недостатки. Он позволяет распознавать искомое вещество даже при малых его концентрациях, если результат положительный, сомневаться в нем не стоит. До его появления на идентификацию возбудителя инфекции уходила неделя. В течение нее врачам приходилось лечить больного вслепую. При помощи ИФА можно ставить точный диагноз в течение первых дней болезни. Высокая степень технологичности минимизирует наличие человеческого фактора, это помогает предотвращать появление грубых ошибок.
К сожалению, для проведения ИФА необходимо точно знать, что искать. Но в случае подтверждения наличия иммунитета или его отсутствие в ветряной оспе такая проблема не встает. Описываемый метод исследования крайне точный, но не дешевый. Его проведение требует применения высокотехнологичного оборудования, расшифровкой анализов должен заниматься высококвалифицированный врач. Не у всех поликлиник и стационаров, работающих в рамках государственной системы здравоохранения, есть подобные ресурсы.

Расшифровка
При получении результата необходимо посетить врача, чтобы он правильно интерпретировал ответ. Но с некоторыми данными пациент волне сможет разобраться самостоятельно. Рассмотрим некоторые примеры:
- Если полимерно-цепная реакция дает положительный результат, это означает, что в кровеносной системе активно действует возбудитель ветряной оспы.
- При наличии в крови высокой концентрации иммунологических глобулинов, имеющих отношение к группе M, значит, в организм попала инфекция, и заболевание уже находится в обостренной стадии.
- В анализе не обнаружено ни G, ни M — пациент не болел ветрянкой, иммунитета к ветряной оспе нет.
- Если анализ крови на антитела показывает, что в организме превалирует иммуноглобулин группы G, значит, к ветрянке выработался стойкий иммунитет после перенесенной ранее болезни.
- Если в крови есть и M, и G, значит ветряная оспа прошла острую фазу, организм пациента начал вырабатывать иммунитет против инфекции.
Значение результатов анализа на ветрянку представлено в таблице:
| Значение | Расшифровка |
| IgG + | выработан иммунитет к ветряной оспе, пациент перенес данное заболевание |
| IgM+ | ветряная оспа в острой фазе |
| IgG+ и IgM+ | в стадии выздоровления, вырабатывается иммунитет |
| IgG- и IgM- | пациент ранее не болел ветряной оспой, иммунитет к вирусу отсутствует |
Если человек инфицировался ветряной оспой во взрослом возрасте, то существует большая вероятность, что заболевание будет проходить в тяжелой форме. В таком случае доктор назначает прохождение дополнительных анализов крови и мочевой жидкости. Результаты могут показать следующее:
- При сдаче общего кровяного анализа полученный результат покажет пониженный уровень в крови лейкоцитов, но в тоже время повышаются лимфоциты.
- Если биохимический анализ крови показывает, что в кровеносной системе имеется наличие фермента АлАТ, это указывает на попадание и активное развитие возбудителя в печеночных клетках.
- В мочевой жидкости виден высокий уровень эритроцитов и белка. Ветряная оспа протекает с осложнениями.
Как только врач разберется с ответами анализов, он ставит более точный диагноз и назначает необходимую эффективную терапию.
Как определить, есть ли иммунитет к ВПГ 3 типа
Большинство людей считает, что узнать, присутствуют ли антитела к ветрянке, можно у родителей. Однако информация не всегда достоверна. Дело в том, что:
- не все близкие родственники помнят о болезнях ребенка;
- иногда недуг протекает в легкой форме, а немногочисленные пузырьки ошибочно принимают за укусы насекомых;
- малыш мог перенести заболевание, симптоматика которого напоминает ветрянку.
Чтобы узнать, была ли в детстве ветряная оспа, достаточно ознакомиться с информацией медицинской карты, однако иногда сделать это не удается. Либо потому, что почерк врача разобрать невозможно, либо по причине утраты истории болезней.
Как происходит забор материала
Ветряная оспа диагностируется с помощью иммуноферментного анализа или иммунофлюорисцентной реакции. На качество исследования антител не влияет тот фактор, какая кровь для этого используется: венозная или капиллярная. Чтобы получить точный результат (позитивный или негативный), больному нужно придерживаться правил подготовки к исследованию биоматериала.
Со стороны лаборанта происходят вся остальные манипуляции:
- уточнение личных данных (ФИО, год рождения, домашний адрес);
- изучение направления;
- опрос про подготовку к исследованию.
После этого проводят забор венозной или капиллярной крови.
Для получения биоматериала из вены:
- Пациент занимает удобное для себя и врача положение, при этом рука должна быть разогнута (между плечом и запястьем можно провести ровную линию).
- Лаборант, который будет брать кровь из вены, надевает перчатки, выбирает место пункции (для этого человеку, проходящему исследование, нужно сжать руку в кулак), накладывает жгут.
- До проведения процедуры, пациент должен постоянно работать рукой: сжимать и разжимать кисть.
- Специалистом проводится дезинфекция места, где будут совершен забор материала.
- Он снимает на предварительно подготовленной иголке колпачок.
- После этого проводится пункция: иголка вводится в слегка натянутую кожу под углом 15-30 град.
- Под иголкой при манипуляции держится вакуумная пробирка, в которую кровь должна стекать по стенке вниз.
- Когда биоматериал начинает поступать в пробирку, больной перестает делать движения рукой, сжимает ее в кулак и удерживает в этом положении на протяжении всей процедуры, а лаборант в это время ослабляет жгут.
- После получения достаточного количества крови пробирку открепляют от иголки.
- На место, где брали материал, накладывают сухую салфетку, плотно прижимая ее к поверхности тела больного, после чего быстро вынимают иглу.
- Иголка плотно закрывается колпачком и выбрасывается в контейнер для отходов.
- Пациент после пункции должен держать руку ровно, в вертикальном положении, не сгибать на протяжении 5 мин.
Для забора капиллярной крови у пациента должны быть теплые руки.
Далее лаборант производит следующие манипуляции:
- надевает перчатки;
- выбирает место, где будет брать биоматериал, и обрабатывает его дезинфицирующими средствами;
- фиксирует руку пациента, из которой собирается взять кровь на анализ;
- прокалывает кожу сбоку от центральной оси пальца;
- удаляет первую каплю сухой салфеткой;
- собирает кровь с помощью микропробирки, расположенной в горизонтальном положении;
- по окончанию забора крови, место пункции протирают салфеткой, смоченной дезинфицирующим средством и оставляют на 3 – 5 мин.
Расшифровка анализа
Среди результатов анализа в зависимости от вида диагностической процедуры можно узнать о наличии или отсутствии иммуноглобулинов М и G, клеток вируса Варицелла-Зостер или даже вируса простого герпеса. Значения результатов таковы:
- Наличие иммуноглобулинов класса G означает, что человек давно переболел ветряной оспой и имеет стойкий иммунитет к возбудителю. При беременности или ее планировании есть смысл провести повторный анализ на IgG через 7-10 дней. При реинфекции или реактивации вируса уровень антител IgG при отсутствии IgM за это время вырастет в несколько раз и даст адекватную диагностическую картину.
- Наличие антител IgM при отсутствии IgG – недавнее заражение, а наряду с IgG – недавно перенесенная болезнь. Антитела к ветрянке класса М появляются в крови на 4 день после контакта с вирусом и постепенно сокращаются после выздоровления, а потом исчезают совсем. Этот процесс может занимать до 1 года.
- Наличие вируса Varicella-Zoster – острая форма ветряной оспы или опоясывающего лишая. После выздоровления этот вирус не покидает организм, а остается в нервных ганглиях. В крови его можно обнаружить лишь при острой форме, т.е. недавнем заражении или реактивации инфекции.

Своевременная диагностика ветряной оспы помогает выработать стратегию лечения, особенно при тяжелом течении болезни. Такие анализы полезны при планировании беременности, чтобы оценить риск заражения и оградить мать и ребенка от инфекций и их осложнений.
По мнению медиков, чтобы обезопасить себя от ветряной оспы, достаточно сделать анализ, который выявляет антитела к ветрянке, не только детям младшего возраста, но и взрослому населению. Вакцинация способна защищать организм от инфекции длительное время. Познакомимся ближе с особенностями проведения медицинского обследования и уточним, в каких случаях следует сделать анализ на ветрянку.
Клинические анализы на ветрянку
Диагностика заболевания проводится по общему анализу крови, который подтверждает его вирусную природу. В период ветряной оспы снижаются лейкоциты и повышаются лимфоциты, СОЭ обычно остается в норме.
Иммунологическое исследование выявляет сниженный уровень Т-лимфоцитов, нарушение В-клеточного звена, повышение активности Нф и макрофагов, увеличение циркулирующих иммунных комплексов.
Общий анализ мочи остается без изменений. При тяжелом течении болезни отмечается некоторое повышение количества эритроцитов и белка.
Как правильно сдавать анализ: подготовка
Какой-либо специальной подготовки к процедуре не требуется. Кровь берут из вены после 8-часового голодания. Накануне обращения в лабораторию рекомендуется отказаться от жирных, сладких блюд и существенной физической активности. Врача нужно предупредить о приеме лекарственных средств.
Где и за какую цену
Определить, имеются ли антитела к возбудителю ветрянки, можно в любой частной лаборатории (Инвитро, Гемотест, Хеликс, Синево). Стоимость сдачи анализа составляет (в среднем) 760-880 рублей (без учета забора биологического материала) и зависит от региона.
Существует несколько способов выяснить, есть ли иммунитет к ветряной оспе, наиболее достоверными из которых являются лабораторные методы, позволяющие получить точный результат за короткое время. Расшифровать заключение лаборатории поможет специалист.
Показания к проведению исследования
Ветряная оспа в простонародье называется ветрянкой – острое заболевание, вызываемое вирусом Varicella Zoster (варицелла зостер). Заболевание можно узнать по возникновению характерных красных пузырьков, напоминающих капельки воды на раскаленной поверхности. Они появляются примерно через 10-20 дней после инфицирования. Сначала на лице, потом на всем теле, слизистых.
Пузырьки быстро исчезают, лопаются, на их месте образуются корочки желтого цвета, которые вскоре отпадают. На коже в очень редких случаях могут остаться маленькие шрамы.
Часто ветрянка сопровождается высокой температурой. Столбик термометра поднимается до 38-39°С.
Пузырьки обрабатывают зеленкой, марганцовкой или раствором метиленового синего.
Симптомы и способ лечения ветрянки настолько запоминающиеся, что редкий человек сможет такое забыть. Однако возникают ситуации, когда нужно иметь точную информацию о том, заражен ли человек сейчас или болел ранее:
- Болезнь имеет атипичную симптоматику – без сыпи или с малым количеством пузырьков, которые не замечают. Так, родителям известно, что ребенок находился среди детей, некоторые из которых заболели ветрянкой. Однако прошло уже 2-3 недели, а их малыш все такой же здоровый. Возможно, на коже появлялись прыщики, но ни мама, ни папа не обратили на них внимания. Бывает и так, что у ребенка высокая температура, слабость, боль в голове и больше нет никаких симптомов.
- Планирование беременности. Узнать о том, болела ли женщина, планирующая беременность, ветряной оспой, можно из медицинской книжки, которую вели в детстве, или результатов старого анализа на иммунитет к ветрянке. Часто этой информации нет, а важна она из-за возможного появления различных дефектов на разных этапах развития плода. Инфицирование на первых неделях беременности приводит к гибели эмбриона, а в 1% случаев – к развитию тяжелых пороков ЦНС. Возникновение болезни до 20-й недели ведет к появлению судорожного синдрома у ребенка, задержке психического развития и роста приблизительно в 2% случаев. При оспе, сопровождающей роды, у малыша может появиться врожденная инфекция.
- Рецидив. Взрослый человек уверен, что в детстве перенес болезнь, однако на его теле неожиданно появились прыщики, напоминающие ветрянку. В некоторых случаях происходит активизация вируса Varicella zoster, однажды вызвавшего оспу и долгое время находившегося в пассивном состоянии. Он активизируется под влиянием сильного психического напряжения, постоянной усталости, снижения иммунитета или злокачественных опухолей. У заболевшего диагностируется опоясывающий лишай. Патология возникает у детей от 10 лет и взрослых.
- Необходимо выяснить, если ли в крови антитела к вирусу ветряной оспы.
Во всех этих ситуациях для определения точной причины заболевания врач назначает анализ на ветрянку.