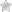Как работает мэхо на УЗИ в гинекологии
Мехо (или Меховое отображение) — это специальный режим, используемый в гинекологическом УЗИ, который позволяет детально изучить структуру эхографической плотности тканей в органах малого таза. Мехо используется для более точного определения патологий и обнаружения узлов, кист и опухолей.
Работа мехо основана на принципе эхогенности тканей. Когда УЗ-волна попадает в ткани органов малого таза, часть ее отражается обратно и регистрируется датчиком УЗИ. Эхографическая плотность ткани определяется ее способностью отражать УЗ-волны. При использовании мехо, УЗ-аппарат анализирует отраженные волны и раскрашивает каждую область изображения в определенные цвета или оттенки серого, в зависимости от эхогенности.
Мэхо позволяет врачу получить более детальное представление о структуре тканей, так как он позволяет различить области с разной эхографической плотностью. Конкретные цвета или оттенки серого могут указывать на наличие определенных изменений в тканях, таких как кисты, опухоли или воспалительные процессы.
Результаты мехо дополняются другими режимами УЗИ, такими как дуплексное сканирование, чтобы получить полную картину о состоянии органов. Кроме того, мехо может быть использован для контроля кровотока в органах малого таза при помощи дуплексного сканирования.
В целом, мехо на УЗИ является важным инструментом в гинекологии, который помогает врачу более точно определить патологии и принять правильное лечебное решение для пациентки.
Проведение процедуры
Процедура не требует специальной подготовки к проведению. Исследуемый приходит в врачу-диагносту, укладывается на спину или сидит. Если пациент – маленький ребенок, потребуется помощь родителей, они должны придерживать головку малыша. С обеих сторон головы крепятся два датчика, которые устанавливаются на одной оси. Первый датчик посылает сигналы, второй принимает.
Во время исследования пациент лежит, не двигаясь. Обычно процедура не вызывает неприятных ощущений, но при их появлении следует сказать врачу. В целом диагностика длится до 15 минут. Метод безопасен, не вызывает негативных реакций и побочных эффектов.
Особенности процедуры у детей
Можно проводить эхо эг детям, так как ультразвуковые волны не наносят вреда организму. Исследование показано в таких случаях:
- Повреждение головы после родов.
- Черепно-мозговые травмы.
- Психические нарушения: недержание мочи, ночное мочеиспускание, судороги, тики, раздражительность, гиперактивность, апатия, отсутствие эмоций.
- Гидроцефалия, подозрение на повышение внутричерепного давления.
- Неврологические нарушения: эпилептические припадки, паралич, парез, ДЦП.
- Задержка психомоторного развития, задержка умственного развития.
Иногда результаты не соответствуют норме, но не считаются патологией. Например, повышенная эхогенность головного мозга у новорожденных – это неспецифический признак. Если внешне ребенок выглядит здоровым и его психомоторное развитие соответствует возрастным нормам, такой результат – вариант нормы. Если найдены и другие отклонения в развитии и здоровье, назначается более глубокая диагностики, например, магнитно-резонансная томография. Однако другой результат, например, эхопризнаки ишемии головного мозга у ребенка – это специфический симптом, указывающий на высокую вероятность кислородного голодная мозга.
Эхо головного мозга ребенку в последние 20 лет проводят все реже: метод отошел на второй план после появления нейросонографии – более современного исследования головного мозга. Дело в том, что эхоэнцефалография – это одномерная звуковая система, а нейросонография построена на двухмерной системе. Это значит, что эхо головы ребенку дает меньше информации о состоянии центральной нервной системы. Однако современные эхоэнцефалографы оснащены двумя режимами: первый режим – это одномерное сканирование, второй режим – двумерное (головной мозг визуализируется в двух плоскостях).
Что делать
Способ ликвидации гипоплазии мукозного слоя определяется степенью истончения эпителия. Женщине, проходящей фармакотерапию, могут рекомендовать приём лекарств, в состав которых входят прогестерон и эстроген. Часто врач отправляет на физиопроцедуры, будущая мама прибегает к народным средствам. Некоторые женщины проходят сеансы иглоукалывания, гирудотерапии.
Лечение гиперплазии мукозного слоя необходимо вне зависимости от степени её симптоматики и возраста пациентки. Такое состояние сопровождается кровотечениями и иными нарушениями менструального цикла. Лучшим методом остановки кровотечения при гиперплазии является выскабливание полости матки с обязательным гистологическим исследованием. Дальнейшее лечение будет зависеть от выявленной патологии.
Развитие гиперплазии эндометрия
Множество женщин, вступивших на порог климактерических изменений, перестают обращать внимание на свое здоровье. Они предают особого значения всем проявляющимся в этот период времени недомоганиям, списывая все на изменения гормонального фона
Но так относиться к себе, конечно, нельзя. Ведь именно с наступлением менопаузы в женском организме уровень иммунной системы защиты ослабевает. И она подвергается наибольшему риску развития серьезных патологий: от новообразований с доброкачественным характером течения, до раковой опухоли. Поэтому так необходим регулярный осмотр в гинекологическом кабинете: не менее 2 раз в год, во время которого и могут обнаружиться начальные стадии развития нарушений.
Развитие гиперплазии эндометрия в менопаузе является самым распространенным патологическим изменением функционального слоя слизистой матки.
Гиперплазия эндометриального слоя характеризуется, как патологическое разрастание функционального слоя слизистых поверхностей маточной полости, способствующее образованию маточного кровотечения.
Данная патология эндометрия в менопаузе развивается под воздействием гормональной перестройки организма. Также способствующими развитию патологии являются следующие факторы:
- наличие излишнего веса;
- патологическое изменение функциональности печени;
- развитие сахарного диабета;
- прогрессирующая стадия гипертонического заболевания;
- наследственный фактор.
Данная патология эндометрия в постменопаузе является довольно опасной, так как может перейти в стадию озлокачествления и перерождения в раковую опухоль. Развитие атипической гиперплазии может в 25% случаев заканчиваться образованием рака. Для предупреждения подобных осложнений необходимо знать нормы состояния репродуктивной системы организма в фертильном и климактерическом периоде.
Также нужно своевременно обращать внимание на проявляющиеся симптомы, проходить обследования и не избегать современных разработок терапевтического лечения климакса и его патологий
Регуляция толщины эндометрия и его изменения во время менструального цикла
Эндометрий является гормонально зависимой тканью. На его состояние влияют гормоны, вырабатываемые яичниками, которые подготавливают слизистую оболочку к наступлению беременности. Изменения, которые происходят в слизистой оболочке матки, составляют маточный цикл. Его продолжительность одинаковая с яичниковым циклом, но фаз больше:
- десквамация – отторжение слизистой оболочки;
- регенерация – размножение эпителиальных клеток и формирование покровного слоя;
- пролиферация – образование функционального слоя эндометрия;
- секреция – изменяется структура слизистой, подготавливает ее к имплантации.
Десквамация соответствует периоду менструации, а вместе с регенерацией и пролиферацией они укладываются в первую фазу яичникового цикла – фолликулярную. В этот период под влиянием фолликулостимулирующего гормона в яичниках созревают фолликулы, постепенно один из них становится доминантным. Они секретируют эстрадиол, концентрация которого к моменту овуляции увеличивается.
Размеры эндометриального слоя зависят от фазы маточного цикла. В самом начале он состоит только из базального слоя. У него минимальная толщина, но в нем сохранены донышки желез, которые были удалены во время менструации. Благодаря остаткам желез происходит их восстановление. Чем выше становится уровень эстрадиола, тем активнее происходит деление эпителиальных клеток, формируется функциональный слой.
Увеличение толщины эндометрия происходит и за счет роста высоты клеток, а позже и количества их рядов: эпителий из однорядного становится многорядным. Также наблюдаются следующие изменения:
- отек стромы слизистой оболочки;
- увеличение извитости сосудов;
- появление клеток мерцательного эпителия.
После пикового подъема эстрадиола в гипоталамусе происходит выброс лютеинизирующего гормона, а в яичниках через 12-24 часа происходит овуляция. На месте лопнувшего фолликула образуется желтое тело, которое вырабатывает прогестерон. Функция этого гормона – подготовить эндометрий. Слизистая оболочка матки переходит в секреторную фазу. Ее толщина больше не увеличивается, пролиферация останавливается. Но наблюдаются изменения в структуре желез:
- к 16 дню цикла появляются вакуоли, в которых содержится гликоген;
- на 17 день цикла вакуоли оттесняют ядро к центру клеток;
- на 18 день пузырьки с гликогеном находятся у верхней части клетки, секрет начинает выделяться в просвет желез, а по ним – в полость матки.
Гликоген – это универсальное питательное вещество, состоящее из цепочек глюкозы. Его будет использовать зародыш в первые дни своего существования в полости матки. Также эндометрий секретирует ионы микроэлементов в определенной концентрации, которые необходимы для поддержания существования эмбриона. Поэтому самый благоприятный день для имплантации – 6-7 сутки после овуляции, что соответствует 20-21 дню цикла.
Если зачатия не происходит, с 22 дня в слизистой оболочке появляются децидуальные клетки, которые постепенно образуют на спиральных артериях муфты. К ним из кровотока мигрируют эозинофилы, усиливая отек ткани. А с 25 дня в эндометрии появляются нейтрофилы, что способствует некрозу ткани и ее отторжению вместе с менструальной кровью. Основной причиной отторжения слизистого слоя считается резкое снижение прогестерона и эстрадиола из-за инволюции желтого тела.
Менструальное кровотечение останавливается после возникновения спазма сосудов, питающих базальный слой. В них формируются небольшие сгустки крови, но полноценного отложения фибрина не происходит. После остановки кровотечения запускаются механизмы деления клеток базального слоя, постепенно они перекрывают сосуды и способствуют росту новых.
Расшифровка
Оценивают результаты по значениям эндометрия, фазе и длительности цикла. Обязательно учитывается возраст пациентки. Выделяют следующие виды отклонений:
- показатель слизистой матки менее 7 мм на 8–10 день у репродуктивных женщин – гипоплазия эндометрия;
- значение более 6 мм у пациенток в климатическом периоде – гиперплазия или раковая опухоль;
- уменьшение толщины эндометрия на 1–2 мм в начале цикла — образование матки;
- увеличение толщины внутреннего слоя после 15 суток цикла более 15–17 мм при отсутствии менструаций — наличие патологии, требующей обследования.
Результаты УЗИ может оценивать только лечащий доктор.
М-ЭХО является востребованным методом в гинекологии, так как позволяет выявить эндометрит, гипер- и гипоплазию эндометрия, опухолевые образования матки. Методика активно применяется при планировании беременности и во время проведения протокола экстракорпорального оплодотворения.
Состояние репродуктивной системы женщины очень важно для вынашивания здорового ребенка. Для этого необходимо проходить немалое количество обследований, а также следить за такими показателями, как м-эхо матки и ее размеры
Что такое м-эхо? М-эхо матки, оно же срединное эхо, – это особый термин в гинекологии, который означает толщину эндометрия, определяющуюся при ультразвуковом исследовании.
Эндометрий – это внутренний слизистый слой матки, который располагается в ее срединной структуре. Он состоит из многочисленных кровеносных сосудов, желез и призматического эпителия и обеспечивает благоприятную основу, к которой происходит прикрепление оплодотворенной яйцеклетки после того, как произошло зачатие. Помимо этого часть эндометрия в начале первого триместра беременности частично трансформируется в материал для образования плаценты, через которую будет осуществляться дальнейшее питание эмбриона.
В зависимости от фазы менструального цикла, толщина эндометрия постоянно меняется, так как нарастание тканей происходит под воздействием половых гормонов (эстроген и прогестерон), количество которых изменяется в зависимости от того, насколько близка овуляция.
Тем не менее, более точную информацию о состоянии эндометрия по результатам исследования как для женщин с менструальным циклом стандартной длительности, так и для тех, у кого он длиннее или короче четырех недель, может сказать только
Как проходит процедура М-эхо матки
М-эхо – это неинвазивное исследование, которое позволяет получить детальную информацию о состоянии матки и ее придатков. Процедура проводится при помощи ультразвуковой волны, которая не наносит вреда организму. Это позволяет избежать рисков, связанных с проведением инвазивных исследований.
Перед процедурой необходимо провести дополнительные обследования, чтобы исключить наличие противопоказаний. Например, если у пациентки есть инфекционные заболевания или она находится в начале менструального цикла, проведение М-эхо может быть отложено.
Сама процедура занимает не более 30 минут и не требует обязательной подготовки. Однако, перед приемом узких специалистов, рекомендуется соблюдать простые правила: не есть за 2-3 часа до исследования и заполнить мочевой пузырь, чтобы улучшить качество получаемых изображений.
В результате проведенной процедуры получаются подробные и четкие изображения матки и ее придатков, на основе которых можно диагностировать различные заболевания и определить дальнейшее лечение.
- Записаться на М-эхо и получить все необходимые рекомендации можно в нашей клинике.
- Наши врачи-гинекологи с многолетним опытом проводят данную процедуру на высококачественном оборудовании.
- Мы гарантируем профессиональный и индивидуальный подход к каждому пациенту.
Спайки эндометрия
Представляют собой рубцевание внутри полости матки. Могут быть осложнением хирургического вмешательства, воспаления или родов. Их присутствие может вызвать проблемы с наступлением беременности и ее сохранением.
Наиболее серьезное заболевание, связанное со спайками, — Синдром Ашермана. Патология предполагает полную облитерацию полости матки в результате генерализованного рубцевания. Первый симптом – отсутствие менструации или наличие очень легких кровотечений. Такое состояние чаще является следствием слишком радикального выскабливания матки.
Лечение всех видов спаек требует хирургического вмешательства с помощью элетроскальпеля или лазера.
Спайки представляют собой рубцевание внутри полости матки. Они могут быть осложнением хирургического вмешательства, воспаления или родов. Их присутствие может вызвать проблемы с наступлением беременности и ее сохранением.
Как происходит исследование
В зависимости от того, зачем назначают исследование М-эхо в менопаузе, оно может проводиться по-разному.
Есть два способа, которые заключаются в следующем:
- Абдоминальный. В гинекологии М-эхо определяют этим способом, чтобы установить, если ли возможность вживления оплодотворённого яйца. Пациентка ложится на кушетку, освобождает от одежды живот. Врач наносит специальный состав, чтобы обеспечить контакт прибора с кожей, и проводит сканирование. Для выявления патологий метод недостаточно информативен.
- Инвагинальный. При этом способе ультразвуковой диагностики датчик вводят в полость тела. Пациентка ложится на живот, ноги при этом согнуты в коленях. Врач надевает на прибор презерватив, наносит на него гель и помещает во влагалище. При таком способе исключается вероятность попадания в полость матки чужеродной микрофлоры. Метод отличается высокой информативностью и позволяет выявить патологии на ранних стадиях. В процессе сканирования определяют толщину и плотность эндометрия по всей площади.
М-эхо матки при климаксе проводят определённым образом:
- сканирование выполняют продольно, при этом исследуют и полость, и шейку матки (цервикальный канал);
- измеряется толщина двух слоёв эндометрия, при этом определяют продольный, поперечный и передне-задний размеры матки;
- определяется чёткость и однородность наружных контуров, при этом измерение м-эхо проводят од прямым углом к продольной оси полости матки.
Середина цикла: максимальная толщина эндометрия для удержания плода
В середине цикла женского менструального цикла происходят важные изменения в эндометрии, которые способствуют удержанию плода в случае беременности. Одним из ключевых показателей является максимальная толщина эндометрия, которая достигается в этот период.
Эндометрий – это внутренний слой матки, который каждый месяц подвергается циклическим изменениям под влиянием гормонов. В середине цикла, примерно на 14-й день, происходит овуляция – выход яйцеклетки из яичника. Этот процесс сопровождается повышенным уровнем эстрогенов, которые способствуют росту эндометрия.
Максимальная толщина эндометрия обычно достигается через несколько дней после овуляции. В этот период она может составлять от 8 до 12 миллиметров. Это объясняется тем, что эндометрий готовится к принятию оплодотворенной яйцеклетки и обеспечению ее роста и развития.
Если беременность не наступает, то эндометрий начинает отслаиваться и выходит вместе с месячными. Однако, если беременность происходит, то эндометрий остается толстым и сохраняет оплодотворенное яйцо, обеспечивая ему питание и защиту.
Максимальная толщина эндометрия в середине цикла является одним из показателей, которые могут помочь врачу оценить вероятность беременности. У женщин с недостаточной толщиной эндометрия может возникнуть проблема с удержанием плода или с его нормальным развитием.
Врачи могут измерять толщину эндометрия с помощью ультразвукового исследования. Этот метод позволяет получить точные данные о состоянии эндометрия и определить, нужно ли принимать дополнительные меры для поддержания беременности.
Методы лечения
В современной медицине существует большое количество разновидностей терапевтических методов лечения: как консервативных, так и операционных.
В том случае, когда причина развития патологии заключается в изменении гормонального фона в женском организме, а также толщина эндометриального слоя претерпевает незначительные изменения в показателях, эффективной будет заместительная гормональная терапия. В большинстве случаев, прописываются препараты с содержанием гормона прогестерона. Продолжительность гормонального лечения может занимать от 3 месяцев до года.
Важно! Правильный подбор гормоносодержащих препаратов и дозировка могут способствовать полному восстановлению эндометриального слоя. Другой разновидностью лечения гиперпластических процессов в эндометрии являются методы хирургического вмешательства
Изначально проводят процедуру диагностического выскабливания, на основании которого устанавливается конкретный диагноз. Притом также идет замедление развивающегося патологического процесса, и остановка развившегося маточного кровоизлияния
Другой разновидностью лечения гиперпластических процессов в эндометрии являются методы хирургического вмешательства. Изначально проводят процедуру диагностического выскабливания, на основании которого устанавливается конкретный диагноз. Притом также идет замедление развивающегося патологического процесса, и остановка развившегося маточного кровоизлияния.
Если выявляются локализованные процессы гиперпластических разрастаний, то проводится абляция, или прижигание утолщенных слоев эндометрия. При атипичной форме развития гиперплазии назначается оперативная гистерэктомия, то есть полное удаление маточного органа. Но столь радикальная методика лечения применяется при отсутствии эффекта от гормонозаместительной терапии, а также при сохранении вероятности перехода к озлокачествлению и развитию раковой опухоли.
В современной медицине все чаще применяются комбинированные методики лечения гиперпластических процессов в менопаузальном периоде. Заключающиеся в первоначальном применении гормонозаместительных препаратов, способствующих уменьшению очагов поражения. Затем оставшиеся небольшие дефекты иссекаются операционным методом.
Кроме гормонов в менопаузальном периоде назначаются и витаминные комплексы, помогающие укрепить иммунную систему защиты женского организма и способствующие заметному облегчению общего самочувствия.
Народные же методы лечения при развитии такого заболевания не смогут оказать необходимого воздействия.
Но в качестве дополнения к основному лечению все же они могут быть использованы. Применять отвары или настои из целебной растительности рекомендуется только после общего согласования с квалифицированным специалистом.
Для предупреждения развития подобных патологических изменений в половой системе органов женского организма необходимо отказаться от вредных привычек, своевременно устранять воспалительные процесс, применяя соответствующее лечение, и вести здоровый образ жизни. А избавление от лишнего веса не только преобразит внешние данные, но и будет хорошей профилактикой против множества патологий.
Полезное видео по этой теме:

Как правильно интерпретировать результаты мэхо на УЗИ в гинекологии
Маточно-эндомериальное соотношение (мэхо) — это параметр, который используется при ультразвуковом исследовании органов малого таза у женщин. Он позволяет оценить толщину слизистой оболочки матки (эндометрия) и определить фазу менструального цикла. Правильная интерпретация результатов мэхо на УЗИ в гинекологии является важным шагом для диагностики и лечения различных гинекологических заболеваний.
Для интерпретации результатов мэхо учитывают несколько факторов:
- Толщина эндометрия. В норме, толщина эндометрия в разные фазы менструального цикла может колебаться от 1 до 16 мм. В первой фазе цикла (фолликулярная) толщина эндометрия обычно составляет 2-4 мм. В овуляторной фазе (середина цикла) она увеличивается до 7-11 мм под влиянием эстрогенов. В фазе предменструальной (лутеиновой) толщина эндометрия составляет около 5-7 мм. Ее увеличение или уменьшение может указывать на наличие патологии.
- Маточно-эндомериальное соотношение. Оно рассчитывается как отношение толщины эндометрия к длине матки и обычно составляет 1:8-1:12. Если это соотношение превышает норму, это может свидетельствовать о гиперплазии эндометрия или наличии опухоли. В то же время, уменьшение маточно-эндомериального соотношения может быть признаком атрофии эндометрия или опущения матки.
- Эхогенность эндометрия. Нормальный эндометрий обычно имеет гипохондральную (темную) эхогенность. Если эндометрий имеет гиперэхогенную (светлую) структуру, это может свидетельствовать о наличии полипов, кист, фибром и других изменений.
- Особенности структуры эндометрия. Участки с увеличенной эхогенностью, гипоэхогенные образования, аномальные прослои и другие изменения могут указывать на различные патологии, включая опухоли и воспалительные процессы.
Как правило, результаты мэхо на УЗИ в гинекологии интерпретируются в сочетании с клиническими симптомами пациента и другими данных исследований. Подробное описание результатов мэхо позволяет врачу поставить правильный диагноз и назначить необходимое лечение.
Разновидности патологии
Гиперпластические процессы в эндометрии могут иметь 4 различные формы течения, а именно:
- Железистые.
- Железисто-кистозные.
- Очаговые.
- Атипические.
Одной из наиболее распространенных форм гиперпластического процесса является железистая патология. Она сопровождается разрастанием железистых тканей, но имеет менее опасную форму течения, так как развивается на протяжении очень длительного периода времени. Но не стоит забывать о том, что развитие железистой гиперплазии при отсутствии соответствующего лечения может перерасти в онкологию.
Менее распространенным вариантом гиперпластических процессов являются железисто-кистозные патологии. Это довольно опасная форма гиперплазии, характеризующаяся образованием кистозного поражения слизистых маточной полости. Они в 5-6% случаев также могут перерасти в раковую опухоль эндометриального слоя.
Очаговые формы гиперпластических процессов встречаются довольно редко, но являются одними из опаснейших патологических нарушений эндометрия. При развитии данной формы не применяется никакое терапевтическое лечение. В этом случае ведется строгий контроль над течением развития полипов, имеющих высокую предрасположенность к озлокачествлению.
Данная форма заболевания требует безотлагательного операционного лечения.
Другая симптоматика развития гиперплазии в эндометриальном слое дает о себе знать в довольно редких случаях. Иногда при прогрессировании данной патологии могут отмечаться белые либо серые выделения мажущего характера. Болезненность при гиперпластических процессах не проявляется.
Развитие этой патологии, в большинстве случаев, обнаруживается при осмотре планового течения в гинекологическом кабинете.
Как проводится процедура
Осуществляется диагностика двумя способами – трансабдоминально и трансвагинально. При обследовании через переднюю брюшную стенку нужно за 2 дня исключить из своего рациона продукты, которые повышают газообразование.
Потребуется отказаться от:
- капусты;
- бобовых;
- консервов и маринадов;
- соусов;
- фастфуда;
- копчений;
- жаренного;
- газировок;
- спиртосодержащих напитков.
Транвагинальное обследование более точное. В специализированной подготовке способ не нуждается. В таком случае ультразвуковой датчик вводят через влагалище.
При обследовании через брюшную полость на живот наносят незначительное количество акустического геля. Это улучшит визуализацию. По коже водят ультразвуковым датчиком. Положение аппарата меняют в зависимости от того, что нужно рассмотреть врачу более детализировано.
Как нормальный эндометрий должен изображаться на УЗИ?
Изображение эндометрия при УЗИ меняется в разные периоды менструального цикла.
В первую фазу цикла, начинающуюся с кровотечения, когда происходит отслойка старого эндометрия в полости матки визуализируются неоднородные гипо- или гиперэхогенные включения, представленные сгустками крови. В норме полость может быть расширена до 5 мм. В этот период очень редко проводят гинекологическое УЗИ. Фаза десквамации длится обычно 3-4 дня.
После фазы десквамации наступает пролиферативная фаза, когда каждый день размеры эндометрия нарастают примерно на десятую долю миллиметра. Длится она примерно 12-14 дней. На УЗИ сам эндометрий имеет сниженную эхогенность, равномерную структуру с яркой гиперэхогенной полосой по границе с гипоэхогенным мышечным слоем матки. Линия соединения передней и задней стенок маточной полости ровная, гиперэхогенная. Такое изображение М-эхо обычно называют трехслойным.
В конце пролиферативной фазы наступает овуляция, длящаяся всего несколько минут или часов и практически неуловима при УЗИ. Врач может наблюдать только ее последствия. После пролиферативной фазы наступает секреторная. Часто конец пролиферативной и начало секреторной фазы описывают как периовуляторная фаза.
В периовуляторную фазу эхогенность эндометрия постепенно повышается, иногда становится почти такой же как и миометрий. Продолжает хорошо определяться тонкая яркая полоска в центре, сама эхоструктура эндометрия остается однородной. Также хорошо виден гиперэхогенный контур на границе слизистого и мышечного слоев матки. Таким образом, перед овуляцией срединное эхо матки имеет пятислойное строение. Размеры его достигают 10-12 мм.
Во вторую половину цикла, когда наступает лютеиновая фаза яичников эхогенность слизистого слоя становится выше эхогенности мышечного слоя матки, может исчезать контур соединения передней и задней стенок эндометрия. Иногда в структуре эндометрия появляются мелкие анэхогенные включения, представленные увеличенными протоками желез. В эту фазу продолжает нарастать толщина М-эхо, но уже с более медленной скоростью. Максимальный ее размер в норме 15 мм.
Норма м-эхо матки

Если взять усредненный 28-дневный менструальный цикл, то первых 2 дня толщина внешнего слоя матки колеблется от 0,5 до 0,9 см. За следующих пару дней значение уменьшается от 0,3 до 0,5 см. Окончание кровотечения отмечается увеличением данных от 0,6 до 0,9 см. Затем следует период наращивания толщины слоя вплоть до 14 дня (предполагаемая овуляция) – в это время показатель достигает отметки в 1,3 см. После этого происходит стремительное утолщение эндометрия, поэтому до 23 дня цикла его толщина может достигать 2,2 см. К концу цикла слой становится на пару миллиметров тоньше – около 1,8-2 см.
Оценка показателей М-эхо
Норма толщины М-эхо должна оцениваться в совокупности с возрастом женщины, ее репродуктивным статусом, фазой менструального цикла, использованием гормональной терапии и других факторов. Для этого врач проводит тщательный опрос пациентки. Поэтому самостоятельно, зная только значение М-эхо, нельзя однозначно установить, является ли в данный момент времени это нормой или есть какие-то отклонения. Но приведем несколько примеров возможных вариантов.
Что значит М-эхо 8 мм?
Для женщины репродуктивного возраста со стандартным менструальным циклом такая толщина считается нормальной, примерно с 10 по 15 день цикла. Если М-эхо имеет толщину 8 мм после 15 дня МЦ, при этом женщина не принимает никакой гормональной терапии, то это может расцениваться как гипоплазия. В этом случает у нее низкий шанс нормальной имплантации оплодотворенной яйцеклетки в полость матки, что требует лечения.
Если М-эхо 8 мм выявляется у женщины в постменопаузе, то это не норма. Это требует дополнительного дообследования с применением допплерографии и наблюдения через 3-6 месяцев.
Что значит М – эхо толщиной 9 мм?
В среднем толщина 9 мм у М-эхо должна быть с 15 по 21 день 28-дневного менструального цикла. Если у женщины цикл длится короче, то 9 мм является нормой и в более ранние дни. При удлиненном цикле такой толщины эндометрий достигает в более поздний срок.
Что означает М – эхо 10 мм?
У женщины репродуктивного возраста М-эхо толщиной 10 мм должно быть во второй половине менструального цикла. Если такие размеры выявлены в первую фазу, это указывает на наличие гиперпластического процесса эндометрия, воспаления или других заболеваний.У женщин в постменопаузе, принимающих заместительную гормональную терапию, максимально допустимой толщиной внутреннего слоя матки считается 10 мм.
Что значит М – эхо 11 мм?
Эндометрий толщиной 11 мм в норме выявляется во второй половине МЦ. Это минимальная толщина, необходимая для благополучной имплантации плодного яйца при беременности. Толщина 11 мм в первую фазу до 14 дня цикла или у женщин в постменопаузе считается не нормальной и требует углубленного дообследования.
Что значит М – эхо 14 мм?
Эндометрий должен достигать толщины 14 мм в секреторную фазу менструального цикла, то есть после 15-20 дня. Такой показатель срединного эхо в первой половине цикла и у женщин без менструаций считается патологическим.
Что означает М – эхо 15 мм?
Толщина М-эхо 15 мм является верхней границей нормы у женщин репродуктивного возраста. Такое значение может наблюдаться в конце менструального цикла.Если такие размеры выявляются раньше, особенно в первую фазу цикла, это говорит о наличии гиперпластического процесса или других патологий в матке и требует дополнительных обследований и лечения.