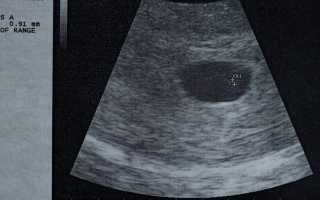
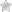Симптомы пустого плодного яйца
Аномалия анембрионии или пустое плодное яйцо, причины возникновения которого все еще до конца не изучены, сопровождается симптомами, аналогичными протеканию нормальной маточной беременности. Уже позднее, когда замершая беременность переходит в последнюю стадию самопроизвольного прерывания, могут возникнуть сначала незначительные, а затем сильные кровотечения.
Такое явление говорит о том, что организм самовольно решил избавиться от беременности, а пустое плодное яйцо отторгается. В таком случае необходимо срочно обратиться к специалисту, однако паниковать не следует, ведь гораздо лучше, если организм женщины сам отторгает пустое тело, чем если бы его необходимо было к этому стимулировать медикаментозно или хирургически. Однако какие действия необходимо предпринять женщине, которая заподозрила у себя пустое плодное яйцо? ХГЧ, УЗИ и поход к врачу для выяснения причин и сдачи всех необходимых анализов – вот как следует поступить.
Беременным следует особенно чутко прислушиваться к своему организму и в случае малейших подозрений немедленно обращаться к компетентным и опытным докторам, которые обеспечат индивидуальное, комплексное лечение. Только так можно ожидать нормальную беременность после пустого плодного яйца в будущем.
Пустое плодное яйцо или отсутствие эмбриона возникает, когда оплодотворенная яйцеклетка имплантируется в матку, но не развивается в эмбрион. Это состояние также упоминается как анэмбриональная (без эмбриона) беременность и является основной причиной раннего выкидыша. Часто это происходит так рано, что вы даже не знаете, что беременны.
Беременность у женщины наступает тогда, когда оплодотворенная яйцеклетка имплантируется в стенку матки. На пятой-шестой неделе беременности в полости матки с помощью УЗИ визуализируется эмбрион. Примерно в это же время зародышевый мешок, где развивается плод, составляет около 18 миллиметров в ширину.
Однако, если в плодном яйце нет эмбриона, зародышевый мешок растет и растет, но эмбрион в нем не развивается. Вот почему отсутствие эмбриона в плодном яйце также называется анэмбриональной беременностью.
Помните, не все кровотечения в первом триместре заканчиваются выкидышем. Поэтому обязательно обратитесь к врачу сразу, если у вас есть какие-либо из этих симптомов.
Если вы считаете, что у вас нормально протекающая беременность, вы не одиноки; многие женщины с анэбрионией думают так, потому что их уровни хорионического гонадотропина человека (ХГЧ) могут увеличиваться. Плацента вырабатывает этот гормон после имплантации. При отсутствии эмбриона в плодном яйце ХГЧ может продолжать расти, потому что плацента может расти короткое время, даже если эмбриона нет.
По этой причине обычно необходимо провести ультразвуковое исследование, чтобы подтвердить присутствие эмбриона в плодном мешке и наличие у него сердцебиения. Э той целью целесообразнее всего проводить трансвагинальное УЗИ в сроке 5-6 недель беременности.
Если у вас подтвердился диагноз анэмбрионии, обсудите с вашим врачом дальнейшие варианты. Некоторым женщинам проводят дилятацию и кюрретаж. Эта хирургическая процедура включает расширение шейки матки и удаление содержимого матки. Это может быть полезно, если вы хотите, чтобы патологоанатом исследовал ткани и подтвердил причину выкидыша.
Другим вариантом может быть использование лекарства, такого как мизопростол в амбулаторных условиях.
Третьим вариантом может быть отказ от любого медицинского вмешательства и выжидательная тактика, которая заключается в том, что женщина надеется на прерывание неполноценной беременности естественным путем.
После выкидыша ваш врач может порекомендовать вам подождать, по крайней мере, от одного до трех менструальных циклов, прежде чем пытаться зачать снова. Желательно также пройти комплексное обследование совместно с партнером, во избежание повторения печального опыта. Некоторым парам также может потребоваться консультация специалиста по генетике.
Если же у пары отмечается повторение случаев анэмбриональной беременности, то лучшим решением для них может быть программа ЭКО с предимплантационным генетическим скринингом.
Фенотипические проявления некоторых летальных хромосомных аберраций
Моносомии X обычно останавливаются в развитии к 6 неделям после зачатия. В двух третях случаев плодный пузырь размером 5—8 см не содержит зародыша, но существует шнурообразное образование с элементами эмбриональной ткани, остатками желточного мешка, плацента содержит субамниотические тромбы. В одной трети случаев плацента имеет такие же изменения, но обнаруживается морфологически неизмененный зародыш, погибший в возрасте 40—45 дней после зачатия.
При тетраплоидиях развитие останавливается к сроку 2-3 недели после зачатия, морфологически эта аномалия характеризуется “пустым плодным мешком”.
При трисомиях наблюдаются различные типы аномалий развития, в зависимости от того, какая хромосома является лишней. Однако в подавляющем большинстве случаев развитие останавливается на очень ранних сроках, элементов зародыша не обнаруживается. Это классический случай “пустого плодного яйца” (анэмбрионии).
Трисомия 16, очень частая аномалия, характеризуется наличием маленького плодного яйца диаметром около 2,5 см, в полости хориона находится небольшой амниотический пузырек около 5 мм в диаметре и эмбриональный зачаток размером 1—2 мм. Чаще всего развитие останавливается на стадии эмбрионального диска.
При некоторых трисомиях, например, при трисомиях 13 и 14, возможно развитие зародыша до срока около 6 недель. Зародыши характеризуются циклоцефалической формой головы с дефектами закрытия верхнечелюстных холмиков. Плаценты гипопластичны.
Зародыши с трисомиями 21 (синдром Дауна у новорожденных) не всегда имеют аномалии развития, а если и имеют, то незначительные, не могущие служить причиной их гибели. Плаценты в таких случаев бывают бедны клетками, и представляются остановившимися в развитии на ранней стадии. Гибель зародыша в таких случаях представляется следствием плацентарной недостаточности.
Заносы. Сравнительный анализ цитогенетических и морфологических данных позволяет выделить два типа заносов: классический пузырный занос и эмбриональный триплоидный занос.
Выкидыши при триплоидиях имеют четкую морфологическую картину. Это выражается в сочетании полной или (чаще) частичной пузырной дегенерации плаценты и амниотического пузырька с зародышем, размеры которого (зародыша) очень малы по сравнению с относительно большим амниотическим пузырьком. Гистологическое исследование показывает не гипертрофию, а гипотрофию пузырно измененного трофобласта, образующего микрокисты в результате многочисленный инвагинаций.
Напротив, классический пузырный занос не затрагивает ни амниотический мешок, ни зародыш. В пузырьках обнаруживается избыточное образование синцитиотрофобласта с выраженной васкуляризацией. Цитогенетически большинство классических пузырных заносов имеет кариотип 46,XX. Проведенные исследования позволили установить хромосомные сбои, участвующие в образовании пузырного заноса. Было показано, что 2 X-хромосомы в классическом пузырном заносе идентичны и имеют отцовское происхождение. Наиболее вероятным механизмом развития пузырного заноса является истинный андрогенез, возникающий вследствие оплодотворения яйцеклетки диплоидным сперматозоидом, возникшим в результате сбоя второго мейотического деления и последующим полным выключением хромосомного материала яйцеклетки. С точки зрения патогенеза, такие хромосомные нарушения близки к нарушениям при триплоидии.
Есть ли какие-то основания, чтобы проходить эту процедуру часто?
Поводы для динамического (регулярного) контрольного плодного УЗИ:
- доброкачественные новообразования;
- отслоение плодного яйца, связанная или нет с хориальной площадкой;
- гибель эмбриона;
- кисты, образования хориона или амниона;
- патологии хориона будущей мамы: его отслоение или недоразвитие;
- многоплодная беременность;
- недостаточное развитие эмбриона;
- явное несоответствие менструального и акушерского сроков протекания беременности;
- Кистозные образования в матке и яичниках;
- патологически недоразвитая амниотическая полость;
- патологии матки, такие как, например, двурогость, двутелость;
- нарушение сердечного ритма плода (брадикардия и тахикардия).
Когда появляется и опускается в матку?
Когда можно увидеть плодное яйцо? Это происходит примерно на 6-7 день, но не с момента начала беременности, а с момента предполагаемого начала менструации.
Если возникает задержка в 7 дней, то следует:
- обратиться к гинекологу за помощью;
- сдать кровь на ХГЧ;
- сделать УЗИ трансвагинальным методом.

- Повторно обратиться к врачу через 10 дней.
- Сделать УЗИ еще раз, по истечении указанного времени.
Повторное проведение обследования необходимо также из-за возможности пустого плодного яйца. Это редкая патология, при которой у женщины наблюдаются все признаки беременности, успешно произошла имплантация, тест показывает 2 полоски, но плодное яйцо оказывается пустым.
То есть нельзя надеяться на формирование зародыша, такую беременность прерывают, а женщине проводят чистку.
Поэтому важно тщательно следить за состоянием плода, чтобы диагностировать патологию на ранней стадии развития.
Речь о беременности следует вести, если плодное яйцо опускается в матку, имплантируется и продолжает развиваться. Это свидетельствует не только о успешном процессе оплодотворения, но и о наступлении беременности.
Есть ли возможность предотвратить анэмбрионию на ранних стадиях беременности?

Питание. рекомендуется отказаться от употребления алкоголя, никотина и любых других вредных продуктов, которые могут повлиять на развитие эмбриона.
Активный образ жизни. Рекомендуется заниматься несильными видами физической активности (например, ходьба) в зависимости от рекомендаций лечащего врача. Также не рекомендуется переживать стресс и нервничать, т.к. это может негативно повлиять на здоровье эмбриона.
Раннее обращение к врачу. Проводите регулярные осмотры и следите за своим здоровьем в целом. Любые изменения в здоровье нужно сообщать врачу, чтобы он мог своевременно реагировать и предотвратить развитие проблем.
Не забывайте, что большинство случаев анэмбрионии возникают случайно и не могут быть предотвращены. Но рекомендации по здоровому образу жизни помогут снизить риск ее возникновения. Если у вас есть подозрения на анэмбрионию или другую проблему, всегда лучше своевременно обратиться к врачу и получить консультацию.
Анэмбриония – что делать?
Обнаружить пустое плодное яйцо можно только с помощью УЗИ, поэтому если имеются подозрения на патологию, необходимо пройти обследование. Точно выставить диагноз возможно только после 8-й недели гестации – на этом сроке и проводят ультразвук. В случае когда исследование по поводу патологии проводилось ранее указанного срока, УЗИ повторяют каждые 5–7 дней.
Чтобы полностью исключить возможную патологию, беременной женщине необходимо:
- посетить гинеколога.
- пройти УЗИ.

При этом важное значение имеет время проведения процедуры. Диагностических параметров зародыш достигает только к 8-й неделе гестации, поэтому проведение исследования с целью исключения анэмбрионии ранее этого срока бессмысленно.
Стоит отметить, что не только отсутствие самого зародыша в плодном яйце может указывать на развитие патологии. Среди дополнительных признаков нарушения:
- неправильная форма плодного яйца;
- малая динамика увеличения диаметра плодного яйца;
- недостаточная выраженность децидуальной реакции;
- отсутствие сердцебиений на 7-й неделе гестации и позже.
Когда у женщины диагностируется беременность по типу анэмбрионии, единственным методом лечения является искусственное прерывание гестации. При этом врач учитывает сроки, выраженность клинической картины, состояние женщины. Процедура прерывания гестации осуществляется в условиях стационара. На протяжении некоторого времени (от нескольких часов до нескольких дней) пациентка находится под присмотром специалистов. Продолжительность пребывания в медучреждении определяется состоянием и методикой проведения чистки маточной полости. Ее осуществляют путем:
- Медикаментозного аборта – изгнания зародыша из полости матки путем принятия гормональных препаратов, провоцирующих отторжение эндометрия и повышающих сократимость матки.
- Вакуумной аспирации – осуществляется с помощью аппарата, действующего по принципу пылесоса.
- Выскабливания – удаления имплантированного плодного яйца вместе с эндометриальным слоем с помощью каретки.
В случае когда у женщины диагностируется два плодных яйца, одно пустое, врачи принимают выжидательную тактику. Подобного рода многоплодная беременность часто фиксируется после проведения протокола ЭКО. Из нескольких подсаженных плодных яиц приживается только одно, в остальных развивается анэмбриония. Развитие здорового плодного яйца оценивают в динамике. В случае нормальных показателей жизнеспособности его оставляют, а остальные удаляют путем вакуумной чистки.
Факторы риска
Беременность на раннем сроке может замереть по причине внешнего воздействия – например, из-за недостатка свежего воздуха, редких прогулок, однообразного питания. Однако подобные малозначимые, на первый взгляд, вещи оказывают существенное влияние на состояние матери и будущего ребенка.
| Фактор | Особенности |
| Возраст | Риск выкидыша прямо пропорционален возрасту. У 20-30-летних он составляет 9-17%, а у 40-летних повышается до 40%. В 45 лет вероятность замершей беременности возрастает до 80% |
| Интоксикации | Алкоголь, наркотики, курение больше 10 сигарет в день |
| Избыточное употребление кофесодержащих напитков | Опасность представляют более 4-5 чашек в день, или более 100 г кофеина |
| Лихорадка, жар | Подъем температуры выше 38° |
| Работа на вредном производстве | Облучение, в том числе ультрафиолетом; работа с пестицидами; |
| Дефицит фолиевой кислоты | Опасен замиранием беременности на 6-12 неделе в силу формирования неверного кариотипа плода |
| Прием лекарств | Метотрексат, Итраконазол, витамин А, Венлафаксин, Пароксетин, препараты из группы НПВП |
| Инфекции | Хламидии, уреаплазма, сифилис, микоплазма |
| Системные болезни | Декомпенсированные формы сахарного диабета, поликистоз яичников, тромбофилия, нарушение функции щитовидной железы |
| Структурные дефекты репродуктивных органов | Седловидная, двурогая матка, спайки, миома |
| Отягощенный гинекологический анамнез | Случаи мертворождения, множественные аборты и выкидыши, гормональный дисбаланс, нарушения месячного цикла. |
| Вдыхание газов, которые применяются для наркоза | Это может привести к гипоксии и гибели плода. |
| Ожирение | Лишний вес часто связан с эндокринными нарушениями и становится причиной развития различных заболеваний, которые могут влиять на течение беременности |
| Ношение тесного, обтягивающего белья и одежды | Из-за нарушения кровотока у плода развивается гипоксия, которая может вызвать его гибель |
Если не выяснить причину замирания беременности и не устранить ее, это может привести к повторным выкидышам. Наши врачи подскажут, какие обследования нужно пройти, и проконсультируют по любым вопросам, связанным с планированием беременности.
Многих волнует такой вопрос, бывает ли плодное яйцо без наличия эмбриона? К большому сожалению, данная патология наблюдается. При этом такой негативный процесс наблюдается так у нездоровых женщин, так и у молодых благополучных беременных девушек.
В плодном яйце не видно эмбриона в результате определенных факторов. То есть существуют конкретные причины, когда диагностируется такое явление( программа донорства ооцитов). В большинстве случаев стопроцентную причину определить не получается. Чаще всего такой процесс появляется вследствие перенесения матерью различных заболеваний. Это могут быть инфекционные агенты, которые воздействуют на развитие плодного яйца. Имеет свое место те патологические процессы, которые передаются по наследству, нарушения генетического генеза, воздействие токсинов из окружающей среды, хромосомные аномалии. Чтобы избежать таких негативных последствий, необходимо подготовиться к этому.
Женщина, перед тем как зачать ребенка должна пройти консультацию у различных специалистов. Если есть различные патологические процессы их необходимо лечить в быстрые сроки. То есть на момент зачатия, женщина должна быть абсолютно здорова, кроме того, необходимо употреблять средства фолиевого происхождения. Самым важным фактором, который может повлиять на формирование плодного яйца и эмбриона – возрастной фактор. Если женщина решила родить ребенка после 35 лет, то повышается риск диагностирования плодного яйца без наличия в нем эмбриона. Если диагностирована беременность, плодное яйцо без эмбриона можно определить в быстрые сроки.
По анатомическим определениям, до восьмой недели беременности никаких признаков не подает эмбрион и его невозможно определить( где сдать яйцеклетку). Если наблюдаются такие симптомы, как выделения кровянистого характера, то можно предположить, что это выкидыш. Если проводить гинекологическое исследование, то даже высококвалифицированный специалист не сможет вам точно сказать, есть в плодном яйце эмбрион или нет. Стопроцентный ответ на этот вопрос может решить аппарат ультразвукового исследования. При этом аппаратура должна быть последнего поколения. Если плодное яйцо 13 мм эмбрион не визуализируется. Далее специалист проводит непосредственное исследование. Следует отметить, что УЗИ должно проводиться трансвагинально. Через брюшную полость невозможно будет определить в плодном яйце эмбрион.
Если после 6 недель плодное яйцо не видно, эмбрион просто не сформирован. То есть, ставится диагноз анэмбриония. Данный термин предполагает отсутствие в плодном яйце эмбриона. После пятой недели аппарат УЗИ может определить наличие или отсутствие эмбриона.
Бывают такие случаи, когда специалисты ошибаются, определяя какое-то заключение. Поэтому многие специалисты рекомендуют проводить повторную ультразвуковую терапию, чтобы точно решить вопрос о наличии эмбриона в плодном яйце. Если нет эмбриона в плодном яйце 5 недель, то рано еще говорить о патологии. Следует подождать еще 7-10 дней и снова повторить обследование.
Ошибочные моменты у докторов наблюдаются тогда, когда есть некоторые факторы у женщин, которые могли спутать специалиста. Такими являются:
- Недостаточный срок беременности.
- Овуляция на позднем этапе.
- Ожирение различных степеней у пациентки.
- Дисфункция тонус репродуктивного органа – матки.
Вышеуказанные факторы могут привести к ошибочным предположениям специалистов. Поэтому, перед тем как решиться на хирургическую манипуляцию для извлечения плодного яйца, необходимо выждать определенное время. Далее нужно повторить ультразвуковое исследование.
Если нет эмбриона в плодном яйце 7 недель, то тут необходимо насторожиться, и через несколько дней повторить диагностическую процедуру. Очень часто бывает такой факт, что плодное яйцо растет и развивается. Хотя данный факт бывает в редких случаях. Такую ситуацию следует срочно решать хирургическим путем.
Беременна или нет? Нет! Причина: ложная (мнимая) беременность
Это состояние возникает у дам, страстно желающих иметь ребенка, или наоборот, когда женщина панически боится оказаться в положении. Иногда психологическое влияние оказывает рождение малыша у близкой подруги или родственницы. С этим явлением не раз сталкивались царственные особы, которым не удавалось произвести на свет наследников престола. Последней жертвой ложной беременности стала Александра — жена Николая II, у которой долго не рождался сын.
Женщина внушает себе мысль о беременности, и у нее возникает токсикоз, увеличивается грудь и прекращаются месячные. Самовнушение бывает настолько сильным, что организм каким-то неведомым образом начинает вырабатывать ХГЧ и на тесте появляется слабая вторая полоска.
Самое сложное для врача – убедить женщину, что беременности нет. Иногда для этого приходится прибегать к помощи психолога. Некоторые пациентки успокаиваются только после многократного прохождения УЗИ и нескольких сеансов гипноза.
Прошли времена, когда женщин госпитализировали с ложными схватками, сопровождающими мнимую беременность и разросшимися пузырными заносами. Родоразрешение по поводу доношенной внематочной брюшной беременности тоже стали уникальными. Ультразвук, диагностирующий отсутствие эмбриона в матке, избавил женщин от опасных осложнений.
Физиология процессов
Для начала важно определить разницу между желточным мешочком и желтым телом. Оба органа появляются на короткое время, участвуют в разных процессах развития беременности и являются неотъемлемой ее частью.
Это временный внеэмбриональный орган. Появиться он должен на 15–16 день после зачатия в период плацентации, путем образования эмбриональной ткани вокруг желтка оплодотворенной яйцеклетки. Располагается с брюшной стороны эмбриона между амнионом и хорионом, и представляет собой полукруглое образование с тонкими стенками. В теле беременной женщины период активного функционирования мешка ограничивается I триместром. Начиная с 6 недели его хорошо видно на УЗИ.
На 6–10 неделе беременности диаметр мешочка не должен превышать 5,5 мм. На сроке 8–12 недель он не должен быть больше 2 мм. Начиная с 12–13 недели пузырь уже невозможно идентифицировать с помощью ультразвука.
Это временный орган яичника, который начинает свое формирование после высвобождения созревшей яйцеклетки из доминантного фолликула, то есть после овуляции. Развивается он из гранулезных клеток овулировавшего фолликула яичника на протяжении всей лютеиновой фазы, под действием лютеинизирующего гормона.
Если зачатие произошло, то желтое тело активно развивается под действием хорионического гонадотропина (ХГЧ). Желтое тело функционирует в течение 10–12 недель после оплодотворения и является основным источником гормона беременности – прогестерона. Именно он отвечает за поддержание и сохранение беременности на первых ее сроках. Прогестерон тормозит развитие новых яйцеклеток, разрастание выстилающего слоя эндометрия и, соответственно, останавливает менструацию. Желтое тело выполняет свое прямое предназначение до тех пор, пока плацента не сформируется окончательно и не сможет самостоятельно вырабатывать необходимые гормоны.
Патогенез (что происходит?) во время неразвивающейся беременности
Основным патогенетическим моментом неразвивающейся беременности является остановка в первую очередь ФПК при продолжающемся маточно-плацентарном кровообращении. Выделяют следующие патоморфологические процессы, характерные для неразвивающейся беременности.
- Снижение и прекращение эмбриохориального кровообращения в сочетании с инволюционными изменениями ворсин хориона. Пограничным состоянием между нарушенной и неразвивающейся беременностью считается отсутствие эритроцитов в просвете отдельно сохранившихся сосудов. Это свидетельствует о несомненной смерти эмбриона и полном прекращении метаболических процессов, необходимых для развития беременности.
- Прекращение МПК на фоне инволюционных изменений децидуальной ткани.
- Перифокальная лейкоцитарно-фибринозная экссудативная реакция эндометрия, вызванная присутствием погибших элементов плодного яйца в полости матки. Ее особенностью является выраженный фибринозный компонент, благодаря которому происходит биологическая «консервация» эмбриотрофобластических остатков.
При неразвивающейся беременности может иметь место феномен «обратного развития эндометрия», связанный с длительной персистенцией желтого тела яичника в условиях постепенно угасающей гормональной активности умершего плода.
Эндометрий, прилежащий к зоне расположения регрессирующего плодного пузыря, некоторое время может сохранять децидуальную трансформацию, но на большем протяжении имеет нефункционирующий или гипопластичный вид. При полном регрессе желтого тела может начаться созревание очередных фолликулов в яичнике, и тогда эндометрий будет иметь признаки ранней, средней или поздней стадии фазы пролиферации. О длительной персистенции неразвивающейся беременности свидетельствуют признаки железисто-кистозной гиперплазии эндометрия.
После смерти эмбриона и остановки ФПК стенки сосудов спадаются, в просвете капилляров ворсин обнаруживаются эритроциты, отмечается гидропический отек (вторичный) и фиброз стромы ворсин. Если в сосудах ворсин отсутствуют эритроциты, то можно предположить, что остановка эмбриоплацентарного кровообращения наступила до 4-5 нед гестации; если преобладают ядерные эритроциты, то смерть эмбриона произошла в период желточного кровообращения (5-9-я неделя беременности). Наличие безъядерных эритроцитов свидетельствует о нарушении развития эмбриона уже в более поздние сроки гестации.
Желточный мешок на УЗИ
При ультразвуковом исследовании трансвагинальным датчиком желточный мешок определяется с 6 по 12 неделю беременности. Допускаются незначительные отклонения (до 2 недель) в любую сторону. Отсутствие на УЗИ желточного мешочка – неблагоприятный признак, свидетельствующий о серьезных нарушениях в течении беременности.
При проведении УЗИ врач оценивает расположение, форму и размер желточного мешка. Размеры желточного мешочка будут зависеть от срока гестации.
Важно помнить: размер желточного мешка быстро меняется на ранних сроках беременности. Незначительные отклонения не должны пугать беременную женщину и не могут быть основанием для постановки серьезных диагнозов.
Если размер желточного мешочка не соответствует норме, врач должен внимательно осмотреть эмбрион, определить локализацию плодного яйца и другие параметры. При необходимости проводится повторное УЗИ через 1-2 недели.
Сроки для проведения УЗИ:
- 6-7 недель;
- 12-14 недель.
На сроке 6-7 недель проводится первое ультразвуковое исследование во время беременности. В ходе процедуры врач подтверждает факт наступления беременности и определяет ее срок. Доктор обозначает расположение плодного яйца (в матке или за ее пределами), оценивает состояние и локализацию желточного мешка и хориона. Определяются размеры плода, их соответствие сроку беременности и размерам желточного мешочка. В 6 недель также выслушивается сердцебиение эмбриона и оценивается его жизнеспособность.
На сроке 12-14 недель проводится первый ультразвуковой скрининг. Во время процедуры врач оценивает состояние эмбриона, хориона и желточного мешка. В этот период желточный мешочек достигает своих максимальных размеров. При проведении УЗИ в более поздние сроки желточный мешок начинает рассасываться и не всегда визуализируется на экране. После 14 недель желточный мешок в норме не определяется.
Неблагоприятные симптомы:
- отсутствие желточного мешка на сроке до 12 недель;
- утолщение желточного мешка более 7 мм или уменьшение менее 2 мм;
- изменение формы желточного мешка.
В комплексе с другими симптомами эти состояния могут указывать на высокий риск прерывания беременности в I триместре. Для уточнения диагноза может потребоваться дополнительное обследование на аппарате экспертного класса.
Может ли анэмбриония повториться в следующих беременностях?
Анэмбриония — это состояние, когда зародыш не развивается после зачатия, а только оставляет пустоту внутри яйца. Подобная ситуация может произойти в любой беременности, однако, необходимо учитывать, что риск повторения анэмбрионии в некоторых случаях может быть выше.
Возможность повторения анэмбрионии зависит от причины ее возникновения. Если причиной является структурный дефект хромосом яйцеклетки или сперматозоида, то риск повторения увеличивается в следующей беременности. Также возможны повторения при наличии других факторов риска, например, при гормональных нарушениях, заболеваниях щитовидной железы и некоторых других.
Тем не менее, в большинстве случаев повторения анэмбрионии можно избежать. Специалисты рекомендуют провести обследование и выявить причины, которые могут повлиять на нормальный ход беременности.
Также важно контролировать здоровье будущей мамы и регулярно посещать гинеколога.
Несмотря на то, что анэмбриония может повториться в следующих беременностях, это не значит, что женщина не может родить здорового ребенка в будущем. Главное — правильно подойти к планированию и контролю беременности.